I. 서론
턱관절 장애, 즉 측두하악 장애(temporoman-dibular disorders, TMD)는 저작근 및 측두하악관절 부위의 많은 임상적인 문제를 포함하는 용어이다. 구강악안면 부위의 비치성 동통의 주된 원인으로 알려져 있으며, 근골격장애의 하위 분류로 간주되고 있다1. 일반적으로 턱의 동통, 이통, 두통, 안면통 등을 호소하고, 하악운동제한 비대칭적인 하악 운동 형태, 관절음 등이 나타나며, 생명을 위협하는 질환은 아니나 삶의 질을 저하시킬 수 있는 질환이다.
이갈이나 이 악물기 등 구강 내 비기능적 악습관이 만성적인 TMD의 원인이 될 수 있으며2, 장시간 개구하거나 과도한 힘으로 개구 조작을 하거나 턱에 힘을 가하는 등 의료인에 의해 의원성으로 발생하는 요인들 역시 TMD의 원인이 될 수 있다. 악교정 수술, 교정 치료, 보철 수복, 하악골 골절 등은 측두하악관절의 변화를 야기하며, 이미 존재하는 TMD를 악화시킬 수 있다3. 이때 발생하는 변화는 하악 과두의 리모델링부터 흡수까지 다양하게 일어나는데 이는 환자 본인의 타고난 회복 잠재력에 따라 다르게 나타난다4. 또한 TMD에서 나타나는 만성적인 통증에 사회심리학적인 요인이 관여할 것이라는 연구가 많이 이루어지고 있다5.
임플란트를 이용한 교합 수복 치료 과정에서 발생하는 교합 변화는 이미 존재하는 TMD를 악화시킬 가능성이 있다. 임플란트 식립 과정이나 식립 후 또는 보철 수복 직후에 환자들이 새로운 안면 부위의 불편감이나 통증을 호소하기도 한다. 안면통증으로는 수술 후 통증, 감각 변화, 이상 감각, 저작근통, 턱관절 통증 등 다양하다.
본 연구에서는 임플란트 치료 과정에서 TMD 증상을 호소한 환자를 대상으로 임플란트 치료 후에 나타난 TMD의 병인, 특성, 치료 방법, 회복 과정 등에 대해 알아보고자 한다.
II. 연구재료 및 방법
2006년부터 2015년까지 강남세브란스병원 구강악안면 외과에서 한 명의 주치의에게 TMD 증상을 주소로 내원하여, 임플란트 식립 및 보철 치료 등 임플란트 시술과 관련하여 턱관절 증상을 호소한 37명의 환자를 대상으로 하였다. TMD 증상을 호소하면서 임플란트 식립 또는 제거를 원했던 환자 7명, 수술 후 감각이상을 호소했던 환자 10명을 제외한 19명을 대상으로 한 의무기록을 기반으로 하여 임플란트 식립 부위와 종류, 증상, 진단, 치료과정, 호전 양상에 대해 조사하였다.
본 연구는 강남세브란스병원 임상연구위원회의 심의를 받았다(3-2016-0127).
III. 연구결과
연구대상 중 여성은 18명, 남성은 1명이었으며, 여성의 평균 연령은 56.3±14.9세, 1명의 남성 환자는 64세였다. 임플란트 식립 부위는 소구치부 1예, 구치부 9예, 양측구치부 4예, 전악 수복 4예, 오버덴쳐 1예였으며, 통증 발생 후 본원 내원까지 걸린 시간은 평균 1년 1개월이었다(Table 1).
Table 1. Clinical features of 19 patients with temporomandibular disorders after implant treatment
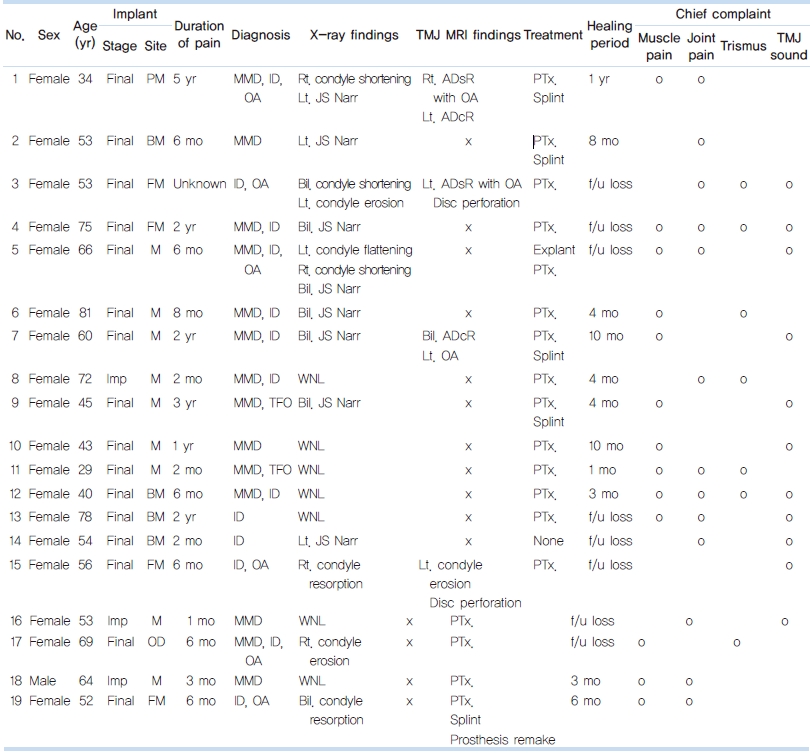
Imp: after implantation, PM: premolar area, BM: bilateral molar area, FM: full mouth rehabilitation, M: molar area, OD: overdenture, MMD:masticastory muscle disorder, ID: internal derangement, OA: osteoarthritis, TFO: trauma from occlusion, Rt.: right, Lt.: left, JS Narr: joint space narrowing, Bil.: bilateral, WNL: within normal limit, TMJ: temporomandibular joint, MRI: magnetic resonance imaging, ADsR: disc anterior displacement without reduction, ADcR: disc anterior displacement with reduction, PTx.: physiotherapy, f/u: follow-up.
Jengbin Park et al. : Temporomandibular Disorders during or after Dental Implant Treatment. Implantology 2016
파노라마 방사선 영상 소견상 5예에서 하악 과두의 골 변화 양상이 있었으며, 6예에서 관절 공간이 정상에 비해 협소해진 양상이 확인되었다. 4예에서 자기공명영상 촬영을 통하여 관절 상태에 대한 심층적인 분석을 하였으며, 그 결과 디스크 천공이 의심되는 경우가 1예, 골 침식(bony erosion) 등 골관절염 소견을 보이는 경우가 2예였다.
환자들이 호소하는 주된 증상은 근육 통증 13예, 관절 통증 13예, 개구 제한 7예, 관절 잡음 11예였으며, 4가지 증상을 함께 호소하는 경우가 2예였다.
본 연구에서 TMD의 치료는 본원의 일반적인 프로토콜을 따랐다6. 1차적으로 환자 상담과 주의사항 설명 및 물리치료 교육을 시행하였으며, 동시에 약물치료를 병행하였고, 증상의 호전이 없는 경우 교합안정장치 치료를 시행하였다. 보존적 방법만을 사용하여 증상이 호전된 경우가 6예였으며, 이들의 평균 회복 기간은 4.2개월이었다. 1차 치료만을 시행한 환자 중 6명은 회복기간 도중 내원하지 않았다. 교합안정장치 등을 병행한 경우가 4예였으며, 이들의 평균 회복 기간은 8.5개월이었다(Table 2).
Table 2. Treatments of patients with temporomandibular disorders after implant treatment

PTx.: physiotherapy, Splint: occlusal stabilizing splint.
Jengbin Park et al. : Temporomandibular Disorders during or after Dental Implant Treatment. Implantology 2016
보존적 치료에 반응이 없어 교합안정장치 치료를 병행한 환자의 경우, 골 변화 소견이 있거나 측두하악관절의 관절 공간의 심한 협소를 보였다. 전체 환자 중 방사선사진 소견상 골의 변화를 보이는 경우가 6예 있었으며, 심한 관절 공간 협소가 나타나는 경우가 3예 있었다. 보존적 치료만으로 단기간 내 증상의 호전이 보이는 경우는 방사선사진에서 골 변화 없는 단순한 턱관절 내장증과 저작근 장애로 진단된 환자들이었다.
IV. 총괄 및 고찰
TMD의 원인은 여러 가지가 있을 수 있다. 하지만 상기해야 할 것은 턱관절 질환이 근 골격계 질환이며, 관절과 교합 등 구조적인 요인 및 사회심리학적 요인, 그리고 저작근의 기능적 요인 등이 함께 작용하여 발병한다는 점이다. 이 요인들이 복합적으로 상호 작용하여 서로가 서로에게 악순환으로 작용하여 악화되는 과정을 겪는다. 임플란트의 식립과 보철치료가 항상 TMD를 유발하는 것은 아니나, 임상가의 입장에서 그 위험인자에 대해서 생각해볼 필요가 있다.
본 연구에서는 남녀의 비율이 1:18이었으며 평균 연령은 56.5세로, 대부분 여성에게서 발생하였다. 이것은 대개의 TMD 환자의 여성 호발 경향과 비슷하다7. 특히 갱년기 또는 조기 갱년기로 볼 수 있는 중년 여성(45~55세)이 7예로 타 연령군에 비해 높은 비율을 차지했으며, 이는 체내 성호르몬 농도의 변화가 TMD 유발인자가 될 수 있음을 고려해보아야 한다8. 이것은 두 가지 문제에서 바라볼 수 있다. 에스트로겐 결핍에 의한 골대사 변화가 측두하악관절의 구조적인 문제를 초래했을 가능성9과 더불어 TMD가 사회심리학적인 요인에 의해서도 발생하고 악화가 가능하다는 점을 고려해보아야 한다. 갱년기 여성은 자존감의 상실이나 신체의 변화, 역할의 변화, 자녀와의 관계 변화 등과 더불어 우울증을 겪게 될 가능성이 높다10. 이러한 불안정한 심리상태와 구강악습관은 유의미한 인과관계가 있는 것으로 알려져 있으며11 이는 저작근의 지속적인 자극과 피로를 야기할 수 있다. 이것은 곧 TMD로 이어질 개연성이 있다고 볼 수 있다.
일반적으로 치과 진료실은 환자에게 긴장감을 불러일으킨다. 정신과적인 분석도구를 이용해 측정한 치과 공포증(dental phobia)의 유병률은 고소공포증 등 여타의 긴장을 유발하는 요인들보다 더 높게 나타난다12. 미성년의 환자뿐만 아니라 일반적인 성인 환자조차 치과 진료실로 들어오는 순간 공포와 긴장감을 느낄 수 있다. 이러한 분위기 속에서 통상적인 치과 치료뿐 아니라 임플란트 시술 시에 장시간 개구하는 자체가 저작근의 긴장과 피로를 유발할 수 있다. 본 연구에서는 임플란트 식립 후에 TMD를 호소했던 사례가 3예 있었다. 교합 변화 등이 있을 수 없는 환경임에도 불구하고 통증을 호소했던 해당 사례는 저작근의 긴장 또는 피로 누적으로 인해 TMD가 유발되었을 것으로 추정된다. 이러한 경우 임플란트 식립 수술 직후 흔하게 나타나는 수술 부위 통증, 신경 압박 또는 신경 손상으로 인한 감각 저하 등을 턱관절 장 애 증상과 감별해야 한다.
임플란트는 악골과 직접적인 기계적, 화학적인 골 유착을 통하여 위치하게 되며, 치주인대강이 존재하지 않는다. 따라서 정상적인 치아에 비해 생리적 동요도가 현저히 낮은 것이 특징이다. 건강한 자연치의 생리적 이동량은 수직적으로 8~28 μm, 수평적으로는 56~108 μm 정도이지만13,14, 임플란트의 경우 수직적으로 3~5 μm, 수평적으로 10~50 μm에 불과하다. 이를 보상하기 위하여 임플란트의 교합은 최소한의 접촉만을 형성하게 되며, 약한 교합압에서 비접촉(non-contact)을, 강한 교합압에서 약한 접촉(light contact)을 지향하게 된다15. 치아의 생리적 동요는 개체마다 차이가 있을 수 있으며16, 임플란트 보철에 있어 이것이 적절히 보상되지 않을 경우 교합 이상(occlusal disturbance)을 야기할 가능성이 있다.
교합 이상과 TMD의 관계는 오랜 기간 논쟁의 대상이 되어 왔다17. 교합이 TMD에 영향을 준다는 입장에서는, 치과치료 시 술자가 어떤 교합 관계를 형성해주더라도 저작근은 그에 맞춰 적응하며18,19, 통계적인 연구결과로 보아 교합 자체가 TMD의 원인이 될 수는 없다는 입장을 견지한다. 하지만 대부분의 임상가들은 교합의 변화 후 저작근 부위의 통증을 호소하는 환자를 경험해 보았을 것이다. 분명한 것은, 모든 교합 이상이 TMD를 유발하지는 않으나 이미 TMD를 가지고 있는 사람들에게 있어서 교합 변화 또는 교합 이상이 TMD의 악화 요인으로 작용했을 가능성이 있다는 점이다. TMD가 있는 환자는 만성적인 근육 긴장이나 근육 부조화 상태일 가능성이 높으며, 더불어 측두하악관절 자체의 내장증 역시 가지고 있을 확률이 높다20. 즉, 임플란트 보철에 의해 발생한 미세한 교합 변화가 평상시에 통증 없이 겉으로 드러나지 않았던 저작근의 과긴장과 피로 증가를 유발하고, 이것이 턱관절 장애의 증상을 악화하였을 가능성이 있다.
본 연구에서 방사선사진에서 하악 과두의 골 변화가 있는 경우가 6예 있었으나 통증 발병 후 본과 내원까지의 간격은 1예를 제외하면 모두 6개월 이내로, 임플란트 식립 이후 이것을 원인으로 골 파괴가 발생했다고 보기는 무리가 있을 것으로 보인다. 이미 과두의 침식성 골 변화를 가진 상태에서 식립했을 가능성이 높을 것으로 생각된다. 과두에 침식성 골 변화가 있더라도 항상 통증을 호소하는 것은 아니며, 골 변화가 있는 환자의 20%~30% 정도는 일상적인 활동에서 통증을 호소하지 않는다21. 술 전에 골 변화를 동반할 정도의 진행된 TMD를 가지고 있으나 통증의 부재로 이를 인지하지 못하는 경우, 임플란트 치료 중 또는 임플란트 보철물 장착 후 교합 변화로 인한 적응과정에서 발생하는 통증에 대하여 임플란트 치료가 잘못되어 발생한 통증으로 오해할 수 있다.
본 연구에서 모든 환자들은 본원의 통상적인 TMD 치료 프로토콜에 따라 물리치료 및 약물치료를 시행 받았으며, 적응증이 되는 경우(5예/19예) 교합안정장치 치료를 병행하였다. 침습적인 시술을 시행한 증례는 없었다. 이는 대부분의 TMD 환자들이 보존적인 방법으로 치료가 가능하다는 이전의 본원 연구 결과6와 일맥상통한다. 특히 과두의 침식성 골 변화를 동반한 골관절염 환자 역시비침습적인 방법(상담 및 교육, 물리치료, 교합안정장치 치료)을 통해서 증상 회복된 것을 확인할 수 있었다. 따라서 임플란트 후에 발생한 턱관절 통증의 경우에도 대부분의 TMD 치료와 마찬가지 방법으로 치료될 수 있을 것이라 생각된다22 .
V. 결론
임플란트 치료 중의 저작근의 긴장이나 피로 혹은 치료 후의 교합 변화는 TMD를 유발할 수 있다. 하지만 이는 새로 발생한 질환이라기보다는 기존에 잠복해 있던 질환이 유발인자로 작용했을 가능성이 높다. 따라서 임플란트 치료 계획 단계에서 TMD에 대한 평가가 선행된다면 통증 발생 가능성에 대해 미리 예측할 수 있을 것이다. 특히 TMD에 취약한 중년 여성의 임플란트 치료에 있어서, 다른 환자군에 비해 심층적인 평가가 필요할 것이다. 치료 전 턱관절 평가에서 위험 요인이 있다고 판단되는 환자에서는 임플란트 치료 전이나 치료 중에 턱관절 장애에 대한 평가 및 치료를 시행하거나, 임플란트 보철물 장착 후 지속적인 턱관절 장애에 대한 관리가 필요할 것으로 생각된다.




