I. 서론
최근 치과 영역에서 임플란트 식립술은 보편적으로 행해지는 술식이다. 이러한 임플란트의 장기적 성공 및 생존을 위해서는 식립 부위의 충분한 골량(quantitiy of alveolar
bone)과 적절한 골질(quality of alveolar bone)이 필수적이다. 그러나 상악 구치부가 장기간 무치악 상태로 남거나, 만성적이고 중증의 치주 질환에 이환될 경우, 다양한 수준의 골 흡수가 관찰되며 이로 인해 임플란트의 식립이 용이하지 않은 경우가 많다. 이처럼 임플란트 식립 부위의 골량이 부족할 경우, 자가골 혹은 골대체제를 이용한 골유도 재생술(guided bone regeneration)이 필요하다.
상악동 골이식술은 상악골 구치부에서 임플란트 식립을 위한 치조골 높이가 부족할 때 주로 행해지는 외과적 술식이다. 상악동 골이식술은 1976년 Alabama Implant Study Group의 Tatum에 의해 처음 시술되었으며1,2, 1980년 Boyne과 James에 의해 정식 보고되었다3,4.
많은 임상 술식과 골이식재의 발전으로 상악동 골이식과 임플란트 즉시 식립술은 높은 임플란트 생존률(high survival rates of implant)과 낮은 술 후 합병증(low incidences of surgical complications)을 보이고 있다5. 최근에는 rhBMP-2, PRP와 같은 성장 요소(growth factor)를 사용하여 초기에 임플란트 골유착(osseointegration)을 얻을 수 있으며, 임플란트 표면 처리 기술의 발전에 따라6-9 장기적으로 임플란트의 생존률을 높일 수 있다는 보고도 있다10. 그러나 중증으로 치조골이 흡수된 부위에서 상악동 골이식술과 임플란트 즉시 식립술을 병행하는 것은 술식의 난이도 - 상악동 점막의 박리, 임플란트 초기 고정력의 획득 -와 임플란트의 장기적 생존률을 고려할 때 임상가에게 큰 부담으로 작용하는 것이 사실이다.
저자들은 중증의 골흡수를 보이는 상악 구치부에서 상악동 골이식을 동반하여 임플란트를 식립하고 양호한 예후를 경험하였기에 이를 보고한다.
II. 증례보고
1. 증례 1
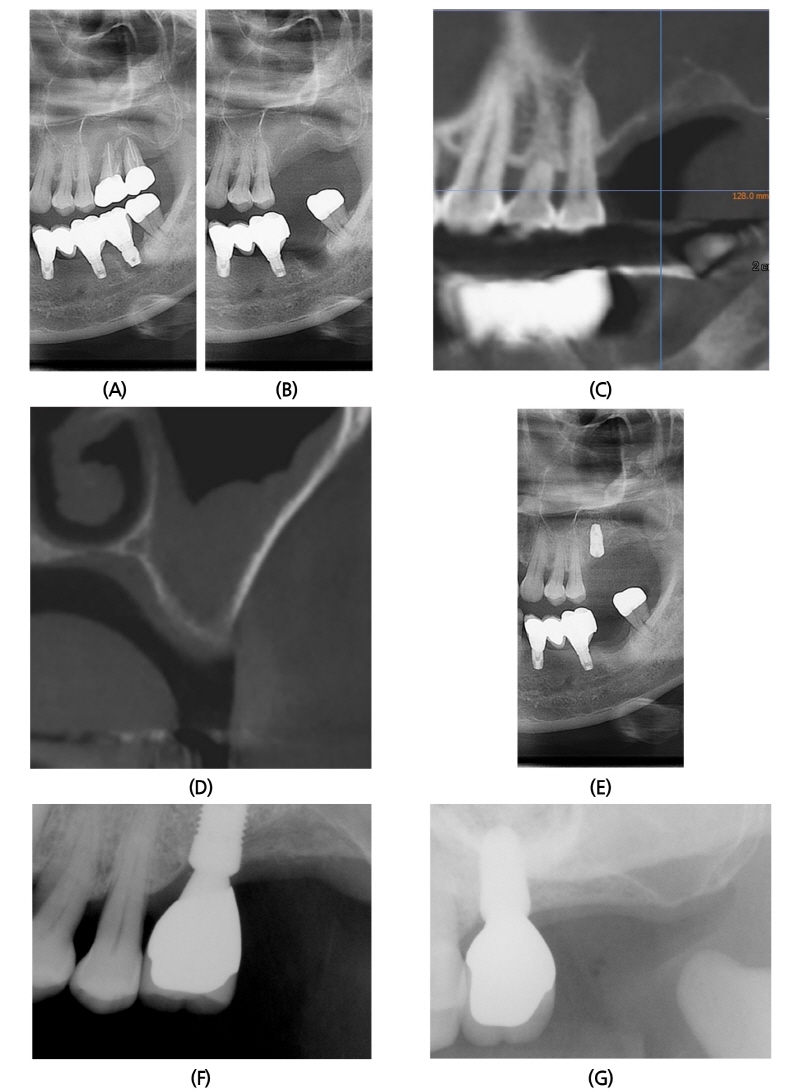
2015년 3월 9일 56세 남성이 좌측 위 어금니 부위가 불편하여 발치하고 임플란트가 가능한지 상담을 위해 본과로 내원하였다. 환자는 특기할 전신질환 및 수술 병력이 없었으며, 임상 검사 및 방사선학적 검사상 #26, 27, 37i 부위에 중증의 치조골 흡수를 보이고 있었다(Fig. 1A). #26, 27 치아는 각각 2급, 3급의 치아 동요도를 보이고 있었으며, #37i는 implant 주위로 pus discharge 되고 있었다. 2015년 4월 6일, 국소마취하 #26, 27 단순 발치 시행하였다(Fig. 1B). 수술 전 촬영한 CBCT (Cone Beam Computed Tomography) 소견상, #26 부위는 치조정에서부터 상악동 하연까지 2 mm정도 두께만 남았으며 치조골은 buccal에서 palatal 방향으로 경사져 있었다(Fig. 1C, 1D). 2015년 9월 15일 좌측 상악동 골이식술 및 #26 부위 임플란트 1차 수술을 동시에 진행하였다. Lateral approach 시행하였으며, bone window는 carbide round bur를 사용하여 cortical bone window를 채득하였다. 상악동 거상시 membrane의 전방부가 sharp한 모양이었으나, tearing되지 않도록 조심하여 lifting하였다. 골이식재는 ICB® (Irradiated Allogenic Cancellous bone & Marrow, (주)푸르고 바이오로직스)1.0 g과 MBCP® (Micro-Macro Biphasic Calcium Phosphate, (주)푸르고 바이오로직스) 0.5 g을 혼합하여 사용하였으며, opening하면서 채취한 cortical bone으로 bone window를 다시 덮어주었다. Bone window 의 경계 부위는 동종골과 합성골로 gap 없이 채워넣었다. 차단막은 사용하지 않았다. 임플란트는 #26 부위에 Implantium® (Ø4.8 × 10 mm, drilling Ø3.8 mm)을 식립하였으며, #27 후방 부위에 alveoloplasty 시행하면서 채취한 자가골을 #26i fixture뒤에 anterior-posterior방향으로 groove처럼 존재하던 defect부위에 이식하였다(Fig. 1E). 4달 후 #26i에 대한 임플란트 2차 수술 시행하였으며, 골조직은 양호한 치유양상을 나타내었다. 수술 후 6개월, 18개월 후에도 임상적, 방사선학적으로 양호한 상태를 보이고 있다(Fig. 1F, 1G).
2. 증례 2
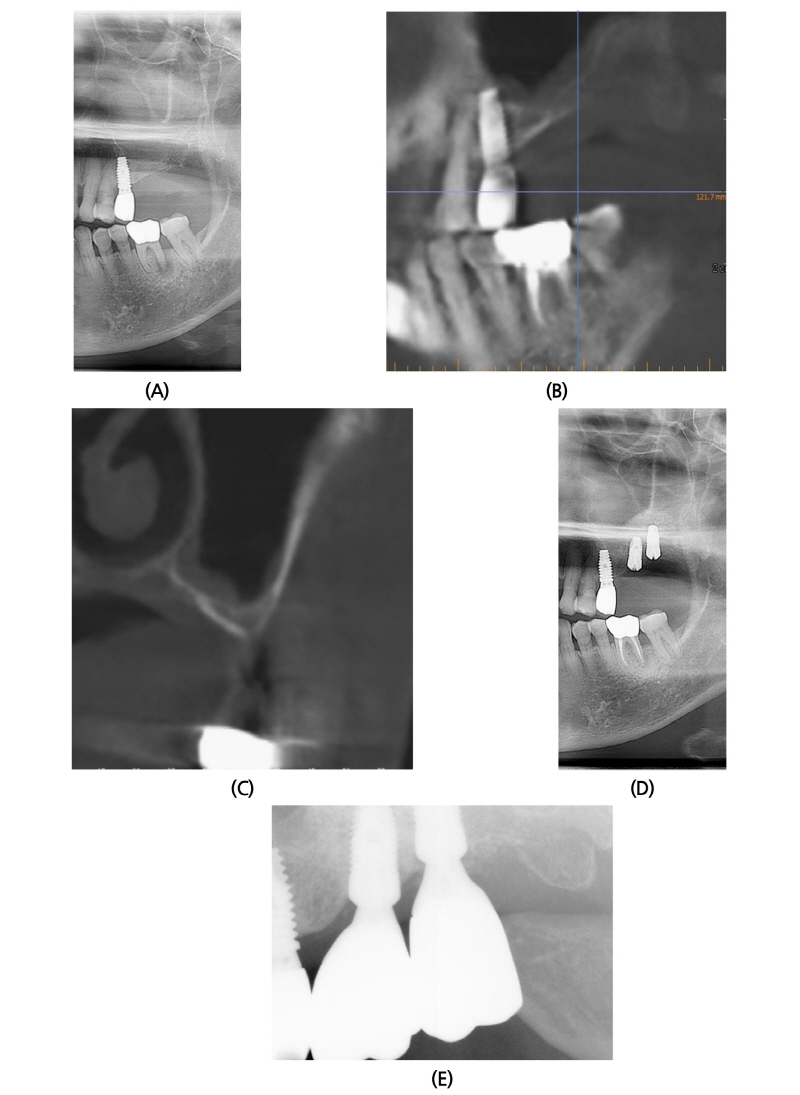
2015년 3월 11일 74세 여성이 앞니가 많이 흔들리고 이 없는 부위에 임플란트를 하고 싶다는 주소로 본과 내원하였다(Fig. 2A). 환자는 고혈압 medication 중이었으며, 4-5년 전부터 L/C 내과에서 골다공증약(Bisphosphonate)을 복용 중이었다. 내원 당시 좌측 상악골 #26 부위에 지름 6 mm 정도의 부골이 노출되어 있었으며, 조직검사 결과 Necrotic bone fragments with candida infection으로 진단되었다. 이에 2015년 4월 3일 좌측 상악골에 대한 부골 절제술을 시행하고, antibiotics medication 처방하였다. 주기적 외래 검사 및 dressing 시행하였으며, 2015년 10월 14일 외래 검사 결과, 임상적으로 #26 부위 complete mucosal covering 되고, 방사선 사진상으로 sinus floor에 bone apposition되는 소견을 보였으며, 2015년 10월 14일 CBCT 소견상, 상악 좌측 무치악 부위는 협측과 치조정 부위로 골함요가 있는 것 이외 특기할 골괴사 소견을 보이지 않았다(Fig. 2B, 2C). 2015년 11월 17일 좌측 상악동 골이식술 및 #26i, 27i 임플란트 동시 식립술을 시행하였다(Fig. 2D). 골이식재로 ICB® 1.25 g과 MBCP® 0.5 g을 혼합하여 사용하였으며, Bone window는 opening하면서 채취한 cortical bone을 다시 덮어주었다. 차단막은 사용하지 않았다. 임플란트는 #26, 27 부위에 Implantium® (Ø4.8 × 10 mm, drilling Ø3.8 mm/ Ø4.8 × 10 mm, drilling Ø3.8 mm) 식립하였다. 술 후 18개월 후에도 임상적, 방사선학적으로 양호한 상태를 보이고 있다(Fig. 2E).
3. 증례 3
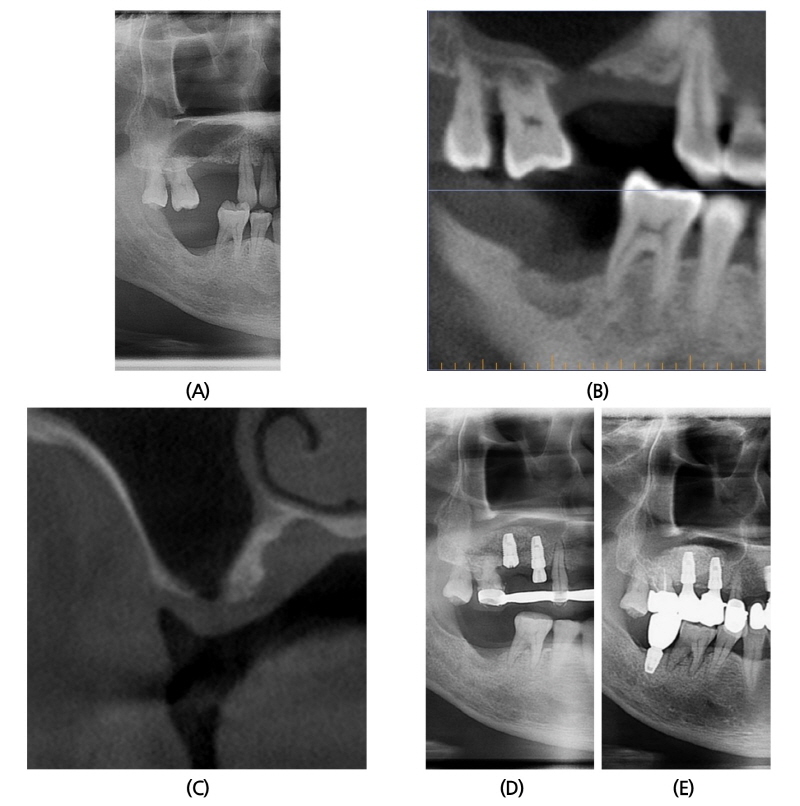
2014년 9월 23일 48세 남성이 전반적인 잇몸 치료 및 임플란트 상담 받고 싶다는 주소로 본과 내원하였다(Fig. 3A). 환자는 특기할 내과적 기왕력 및 수술 병력 없었으며, 내원 당시 #14, 15, 47 missing 상태였다. 수술 전 촬영한 CBCT 소견상, #14 부위는 crestal까지 pneumatization되어 있었고, #15 부위는 잔존 치조골 없이 지름 5 mm 정도 Schneiderian membrane과 gingival periosteum이 유합되어 있었다(Fig. 3B, 3C). 2014년 11월 25일 #14, 15 부위에 상악동 골이식과 임플란트 동시 식립술을 시행하였다(Fig. 3D). CBCT 소견과 동일하게 #15 임플란트 식립 부위에 Schneiderian membrane이 노출되어 있었고, gingival periosteum과 유합되어 있는 것을 조심스럽게 박리, 분리하여 그 사이로 골이식을 시행하였다. 골이식재로 ICB® 1.5 g과 MBCP® 0.75 g을 혼합하여 사용하였으며, Bone window를 opening하면서 채취한 cortical bone을 다시 덮어주었다. #15 식립 후 drilling 시 나온 bone chip으로 soft tissue engage 되지 못하도록 상부에 bone graft를 시행하였다. #14, 15 부위에 임플란트는 Implantium® (Ø4.3 × 10 mm, drilling Ø4.3 mm/ Ø4.8 × 10 mm, drilling Ø4.0 mm) 식립하였다. 수술 후 2년 후에도 임상적, 방사선학적으로 양호한 상태를 보이고 있다(Fig. 3E).
4. 증례 4
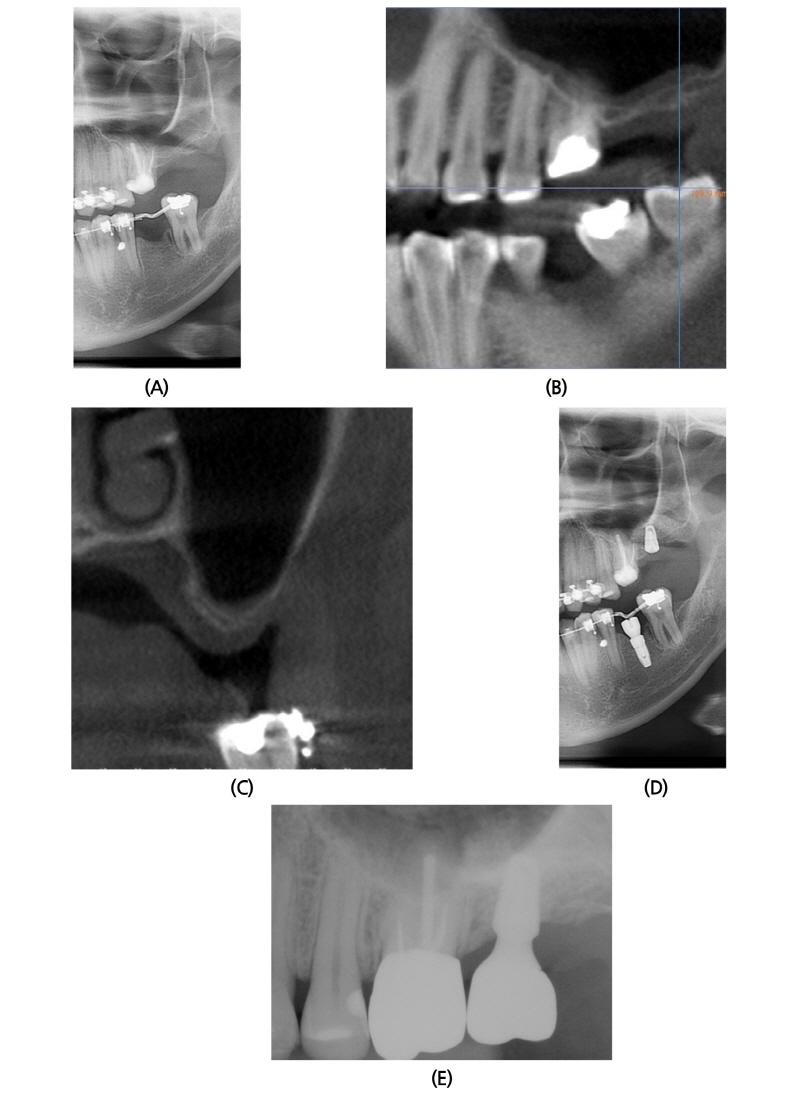
2014년 10월 21일 37세 여성이 교정치료 중 임플란트 식립을 원한다는 주소로 본과 내원하였다. 환자는 특기할 내과적 기왕력이 없었고, 본과 내원 시 #27 missing 상태였다(Fig. 4A). 수술 전 촬영한 CBCT 소견상, #27 부위 상악동저의 높이는 1.5~2.0 mm 정도였으며, 상악동 내부는 sinusitis 소견없이 깨끗했다(Fig. 4B, 4C). 2014년 12월 9일 #27 부위에 상악동 골이식과 임플란트 동시 식립술을 시행하였다(Fig. 4D). 골이식재로 ICB® 1.0g과 MBCP® 0.25g을 혼합하여 사용하였으며, Bone window를 opening 하면서 채취한 cortical bone을 다시 덮어주었다. 차단막은 사용하지 않았다. #27 부위 Implantium® (Ø4.3 × 8 mm, drilling Ø3.4 mm) 식립하였다. 수술 후 2년 6개월 후에도 임상적, 방사선학적으로 양호한 상태를 보이고 있다(Fig. 4E).
III. 총괄 및 고찰
상악 무치악 부위는 해부학적으로 제약이 많은 곳이다. 환자 연령 증가에 따라 악궁이 좁아지는 방향으로 골흡수가 발생하여, 수평적 골량이 부족해지며 상하악골의 관계가 반대교합(crossbite)이 된다. 또한 연령 증가에 따라 상악동의 함기화(pneumatization)가 발생하여, 임플란트 식립을 위한 수직적 골량이 부족해진다.
환자가 만성적인 상악동염, 부비동염이 있을 경우 상악동 점막을 거상하는 과정에서 tearing이 발생하기 쉬우며, 이식재를 삽입할 경우 추가적인 상악동염의 가능성이 매우 높다.
또한 후상치조동정맥(posterior superior alveolar artery & vein)이 상악동의 외측벽을 따라서 주행하여 lateral window opening 시에 출혈의 가능성이 높다.
임플란트를 식립하는 과정에도 어려운 점이 있다. 하악골과 달리 상악골은 골질이 약한 경우가 많으며, 구치부로 갈수록 골질은 D3,4로 약해져서 우수한 초기 고정력을 얻기 힘들다.
일반적으로 동시 식립을 시도할 경우 잔존 치조골의 높이가 5 mm 이상이고, 초기 고정력이 30 Ncm 이상인 경우를 추천하고 있으며 “The Academy of Osseointegration Sinus Consensus Conference Failure Analysis Section”의 보고에 의하면 2 mm 이하의 잔존 치조 골량을 가진 부위에서 상악동 거상술과 동시에 임프란트를 식립하는 경우 실패율이 유의하게 높아진다고 경고 하였다. 본 증례에서는 모두 2 mm 이하의 중증의 상악 치조골의 골흡수를 보였으며, 증례 2에서는 상악동 점막과 상악 gingival periosteum이 유합되어, 그 사이 공간을 박리하여 골이식을 시행하였다. 이를 위해서는 상악동 점막의 성질과 생리에 대한 이해 뿐만 아니라, 골이식재의 성상과 조작법, 장기적 예후에 대한 이해가 필수적이다. 따라서 경험 많은 임상가에 의해 상악동 골이식을 동반한 임플란트의 식립이 이루어져야 장기적인 성공을 보장할 수 있다.
Valentini11등에 의하면 순수 자가골을 사용하는 것보다 이종골 이식재를 사용하는 것이 높은 임플란트 성공률을 보인다고 하였는데, 본 증례 보고에서는 임플란트 fixture thread와 osseointegration 되는 부위에 자가골은 사용하지 않았고, 동종골(ICB®: Irradiated Allogenic Cancellous bone & Marrow, (주)푸르고 바이오로직스)과 합성골(MBCP®: Micro-Macro Biphasic Calcium Phosphate, (주)푸르고 바이오로직스, Osteon II® (Synthetic bone graft material HA scaffold 30% with β-TCP 70%))만 사용하였으며 장기적으로 성공적인 예후를 보여 이러한 주장을 뒷받침한다고 조심스럽게 추측할 수 있다. 장기적인 예후는 외과적 술식 뿐 아니라 이식재의 종류, 임플란트 수술 이후 보철적인 디자인 및 관리의 측면에 영향을 받을 수 있으므로 이에 대해서는 향후 심도 있는 연구 조사가 필요할 것으로 사료된다.
본원에서 시행한 상악동 골이식과 임플란트의 동시 식립 술식은 합병증 없이 성공적인 예후를 보이고 있으며, 보철물이 완성되어 부하(loading) 후에도 임상, 방사선학적인 문제없이 잘 유지되고 있다. 현재까지도 환자들은 불편감 없이 기능적, 생리적 회복에 만족감을 나타내고 있어 이에 증례 보고를 하는 바이다.