Ⅰ. 서론
현재 무치악 부위에 있어 임플란트를 이용한 보철적 수복처치는 일상적으로 이루어지고 있다.1, 2 성공적인 임플란트 수복을 위해서는 식립 후 임플란트와 주변 골 사이에 골유착(osseointegration)이 성공적으로 이루어지는 것이 중요하나 장기적인 성공을 위해서는 임플란트 주위 조직 또한 건강해야 한다. 임플란트 주위 조직의 건강을 위해서는 여러 요인이 있으나 그중 임플란트 주위 각화 점막의 폭이 중요하다는 보고가 있다.3, 4 각화 점막은 비유동성 점막으로 임플란트 주위에 적절한 폭으로 형성되어 있어야 안정적인 인상 채득이 가능하고 구강 위생 관리 면에서 유리 하며, 칫솔질 등의 외상으로부터 보호할 수 있다.4, 5 2006년 Chung 등은 임플란트 주위 치태 침착이 각화 점막의 폭이 좁은 경우 증가할 수 있다고 보고하였고,3 2016년 Roccuzzo 등은 10년의 전향적 연구를 통해 하악 부분 무치악에서 각화 점막이 없는 경우 환자가 충분한 구강 위생 교육과 적절한 유지치료 (maintenance therapy)를 받는다고 하더라도 치태의 침착과 점막의 퇴축이 더 발생한다고 보고한 바 있다.6 2012년 Baqain 등은 전향적 연구를 통해 각화 점막의 폭이 좁은 경우 초기 임플란트 실패율(early implant failure)이 다섯 배 정도 높다고 보고한 바 있다.7
부족한 각화 점막을 증대시키기 위해 다양한 방법이 사용되는데, 여기에는 근단변위 판막술,8 결합조 직이나 유리치은 등의 자가조직 이식술, 8, 9 동종 진피나 콜라겐 성분의 자가조직 조직 대체재 이식술10 등이 있다. 이 중 유리치은 이식술이 각화 점막 증강을 위해 가장 많이 시행되는 술식이다. 이 술식은 임플란트 주위 연조직에 부분층 판막을 형성하고 구개부의 각화점막을 채취하여 이식하는 과정으로 이루 어진다.본 연구에서는 유리치은 이식술을 시행한 증례를 통하여 임플란트 주위에 적절한 각화점막을 획득하기 위한 방법에 대하여 고찰하고자 한다.
Ⅱ. 증례보고
1. 첫번째 증례
69세 여환으로 3년 전 #37 발치 시행 후 매운 음식을 먹을 때 쓰라리고, 칫솔을 쓸 때 아프다는 주소로 내원하였으며, 구강 편평태선 진단 하에 구강내과에서 이에 대한 치료를 1년간 시행한 병력이 있었다. 이후 구강 편평태선으로 인한 불편감이 많이 개선되어 치주치료를 위해 치주과로 의뢰되었다. 2년간 유지치주치료 시행하였고, 환자의 불편감이 많이 개선되어 임플란트 수복 진행하기로 하였다. #36 부위 root caries 및 distal bone loss 관찰되어 #36, #38 발치 및 #36, #37 부위 임플란트 식립을 계획하였다. #36 조심스럽게 발치한 후, trephine bur로 발치와의 septum 부위를 초기 드릴링하여 이후 drilling시에 drill이 근심 혹은 원심 쪽으로 미끄러지지 않도록 하였다. #36, #37 임플란트 식립 후 #36 의 임플란트 표면과 치조와벽 사이에는 이종골(Bio-Oss, Geistlich, Wolhusen, Switzerland)과 콜라겐 이식재(Teru- plug, Olympus Terumo Biomaterials Corp., Tokyo, Japan)를 적용하였다. 임플란트 식립 3개월 후 #37 부위 잇몸 통증을 호소하였다. 임상 관찰시 #37 임플란트에 각화 점막 부족 외에는 다른 특이한 소견이 관찰되지 않았다. 환자의 주소는 각화 점막 부족에서 기인한 것으로 판단되어 유리치은 이식술을 계획 하였다. 인접한 #36 부위에도 각화점막이 부족하였기 때문에 #37 부위에 유리치은 이식술과 동시에 #36에는 근단변위판막술이 시행되었다. 유리 치은 이식술 시행 후, 2개월 경과 시 임플란트 주위로 2-3 mm 의 각화 점막이 형성되었고, #37 부위 통증은 사라졌음을 확인한 뒤 보철 완료하였다. 임플란트 주위 조직에 대한 탐침 깊이, 점막의 퇴축량, 각화 점막의 변화는 Table 1과 같다(Fig. 1).
Table 1. Probing depth and width of keratinized mucosa around implants in case 1. (mm) PD: probing depth, REC:recession, KM: width of keratinized mucosa, M:mesial, B:mid-buccal, D:distal
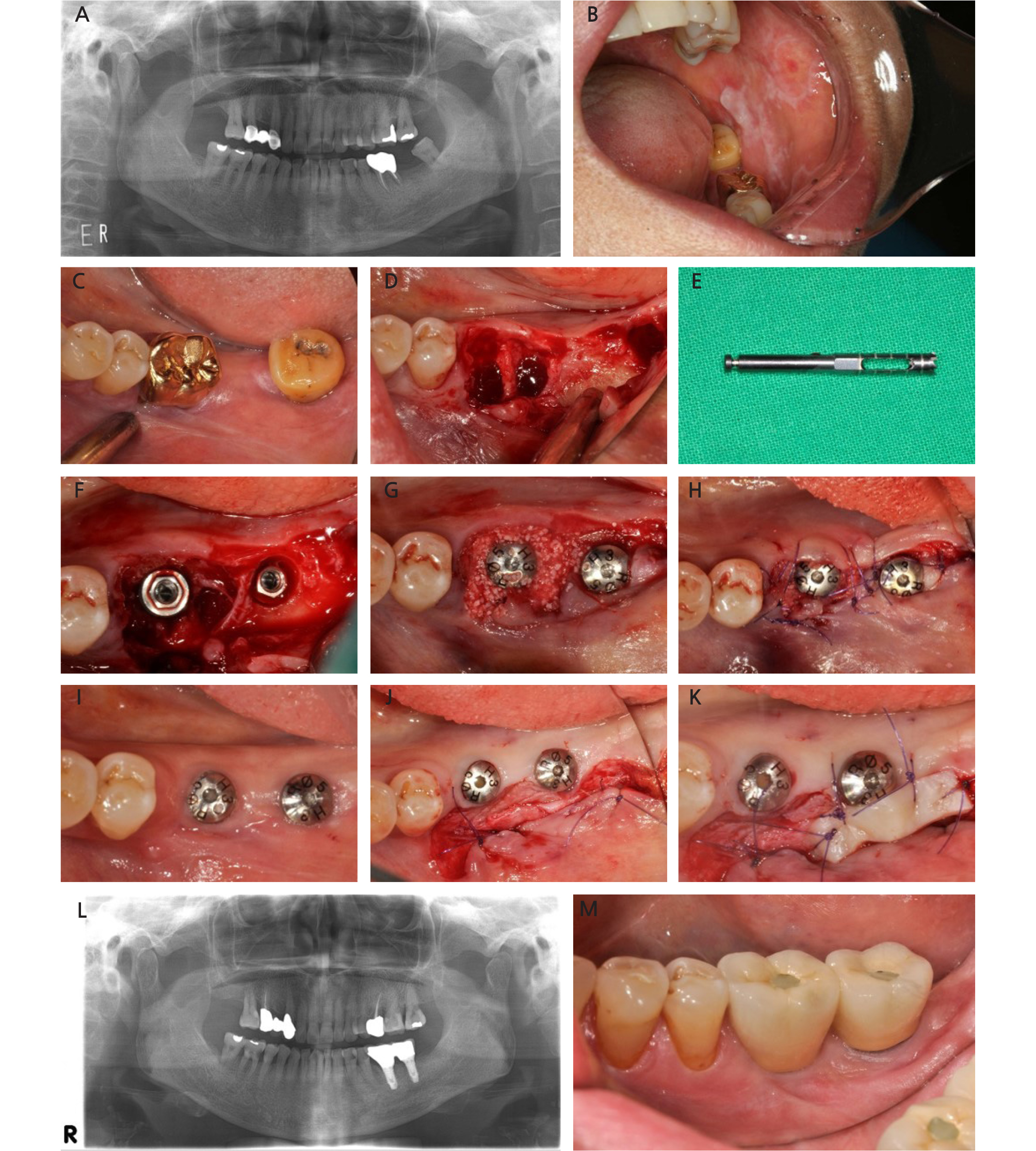
Fig. 1
Case1: (A) Panoramic radiograph at initial visit (B) Erythomatous and white lesion was shown at left buccal cheek and posterior buccal gingiva. (C) Clinical photograph before surgery. After treatment of oral lichen planus, implant placement was planned. (D) #36 tooth was extracted and a flap was elevated. (E) 2.0/3.0mm diameter of trephine bur (Dentium, Suwon, Korea) was used as an initial drill at #36. (F) Dental implants were placed at #36, and #37. (G) Xenograft was applied in the marginal gap of #36. (H) Collagen material was applied and suture was performed. (I) 3 months after implant placement. Note insufficient keratinized mucosa at #37. (J) Partial thickness flap was made and the flap was sutured apically. (K) Free gingiva graft was performed. (L) Panoramic radiograph after implant prosthesis delivery. (M) Clinical photograph after implant prosthesis delivery. Note that sufficient keratinized mucosa around dental implant was gained
2. 두번째 증례
69세 여환으로 12년 전에 식립한 임플란트를 이제 마무리하고 싶다는 주소로 내원하였다. 방사선 사진상 #36, 37, 38 임플란트 식립되어 있었고, #11, 14, 21, 26 치아 상실, #16, 17 3도의 치아동요도, #12, 22 2도의 치아동요도를 보였다. #36, 37, 38 임플란트 부위 각화 점막의 폭은 좁게 형성되어 있었다. 환자는 임플란트 수복에 대한 기대치가 상당히 높았고 가급적 발치는 적게 하고 싶어 하였으며, 구강 위생 관리는 불량한 편이었다. 특히 이전에 식뢴된 #38 임플란트 부위 각화 점막이 부족하여 구강 위생관리에 어려움을 줄 수 있을 것으로 판단하였다. 따라서 임플란트 이차수술시 유리 치은 이식술을 함께 시행 하기로 하였다. #36부터 #38까지 유리 치은 이식술이 필요하였는데 이 경우 채득해야 하는 구개부 점막의 양이 많아져 공여부의 불편감이 커질 것으로 예상되었다. 따라서 #37, #38 부위에만 유리 치은 이식술을 시행하였고, #36 부위는 치조정에서 2 mm 정도 설측으로 절개하여 근단 변위 판막술을 시행하 였다. 본래 #37 임플란트는 위치가 부적절하여 제거 후 #36 - X - 38의 3-unit bridge 형태로 마무리하 고자 하였으나, 환자가 임플란트 제거하는 것에는 동의하지 못하여 그대로 사용하는 것으로 하였다. 수술 후 5-7 mm의 각화 점막이 형성되었고, 보철까지 마무리할 수 있었다. 임플란트 주위 조직에 대한 탐침 깊이, 점막의 퇴축량, 각화 점막의 변화는 Table 2에 나타나 있다(Fig. 2).
Table 2. Probing depth and width of keratinized mucosa around implants in case 2. (mm)
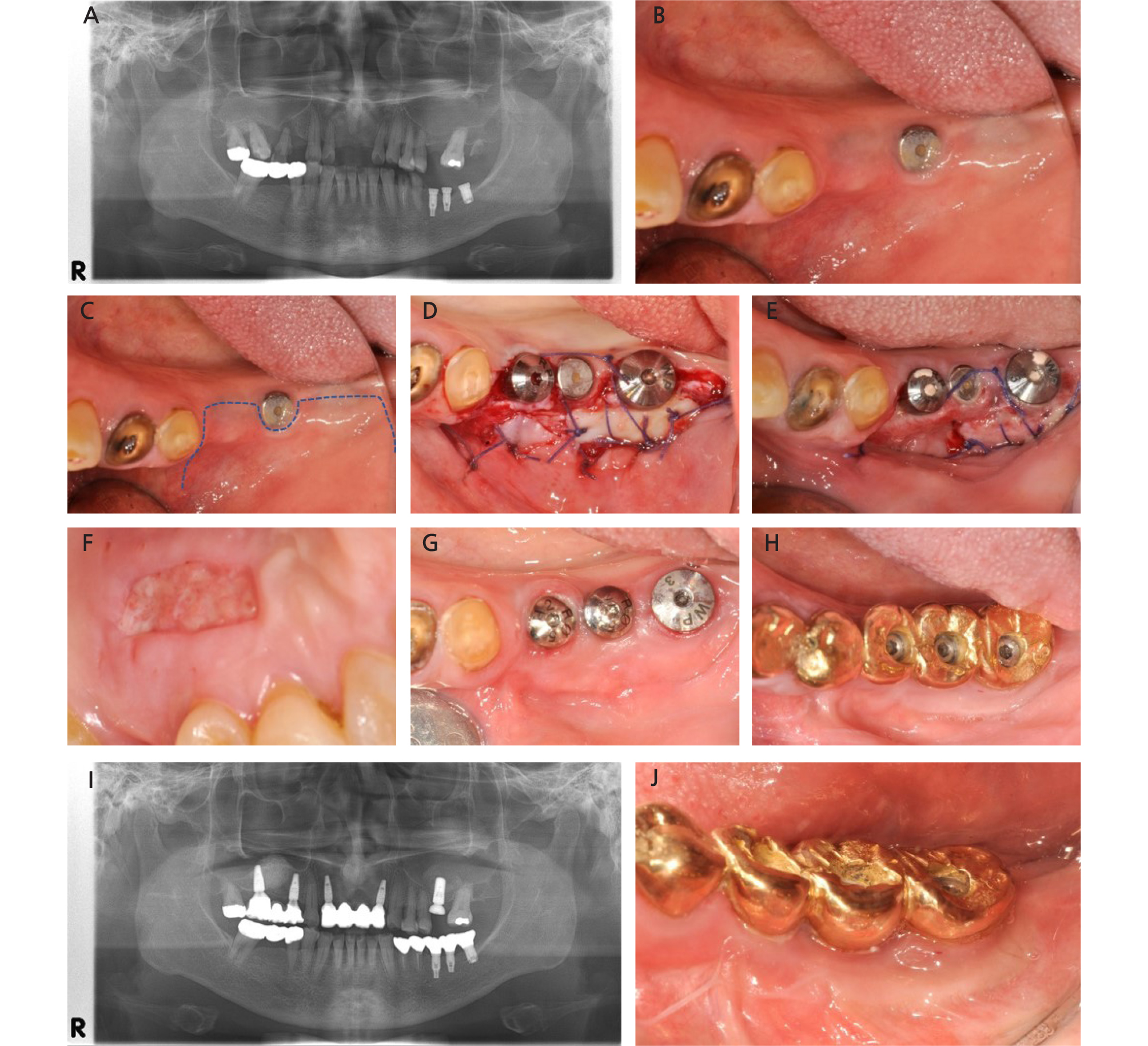
Fig. 2
Case2: (A) Panoramic radiograph at initial visit (B) Clinical photograph at occlusal view before surgery. (C) Drawing of incision line. Lingualized incision was performed to obtain keratinized tissue. (D) Implant second surgery. Healing abutment was connected at #36, and #38. A partial thickness flap was reflected and sutured apically. Free gingiva graft from palate was sutured at the recipient site. (E) Clinical photograph at recipient site 1 week after the surgery. (F) Clinical photograph at donor site 1 week after the surgery. (G) 2 months after the surgery. Uneventful soft tissue healing was observed. (H) Occlusal view after prosthesis delivery. (I) Panoramic radiograph after prosthesis delivery (J) Buccal view after prosthesis delivery.
3. 세번째 증례
66세 여환으로 타의원에서 식립한 임플란트에 문제가 있어 본원으로 의뢰된 환자로 식립된 임플란트 부위에 간헐적으로 통증이 있다는 주소로 내원하였다. 검사 결과 하악 전치부 임플란트에 골소실 및 동요도가 관찰되었고, #45, #47 부위에 식립된 임플란트는 식립각도와 식립 거리가 적절하지 않았다. 국소마취 시행하에 #32, 42, 45, 47 임플란트를 제거한 후 하악 전치부는 브릿지 수복 그리고 #45, #47 부위 임플란트 수복을 계획하였다. 임플란트 제거 3개월 후에 #45, 47 부위에 임플란트를 식립하였는데, 이때 #45 부위에 1 mm 이하의 얇은 협측 골이 관찰되어 골이식을 함께 시행하였다. 이종골(Bio-Oss, Geistlich, Wolhusen, Switzerland) 및 흡수성 차폐막(Bio-Gide, Geistlich, Wolhusen, Switzerland)을 double layer로 적용하여 협측 부위에 골이식을 시행한 후 봉합하였다. 3개월 후 관찰시 #47 협측으로 각화 점막이 부족하고, 전정깊이가 낮아 유리 치은 이식술을 필요하다고 판단되었다. 부분층 판막으로 절개하고, 구개부로부터 각화 점막을 채득하여 #47 부위에 이식하였다. 2개월 후 관찰시 #47 부위로 약 1-2 mm의 각화 점막이 형성되었음을 관찰할 수 있었고, 최종 보철물로 수복하였다. 임플란트 주위 조직에 대한 탐침 깊이, 점막의 퇴축량, 각화 점막의 변화는 Table 3에 제시하였다(Fig. 3).
Table 3. Probing depth and width of keratinized mucosa around implants in case 3. (mm)
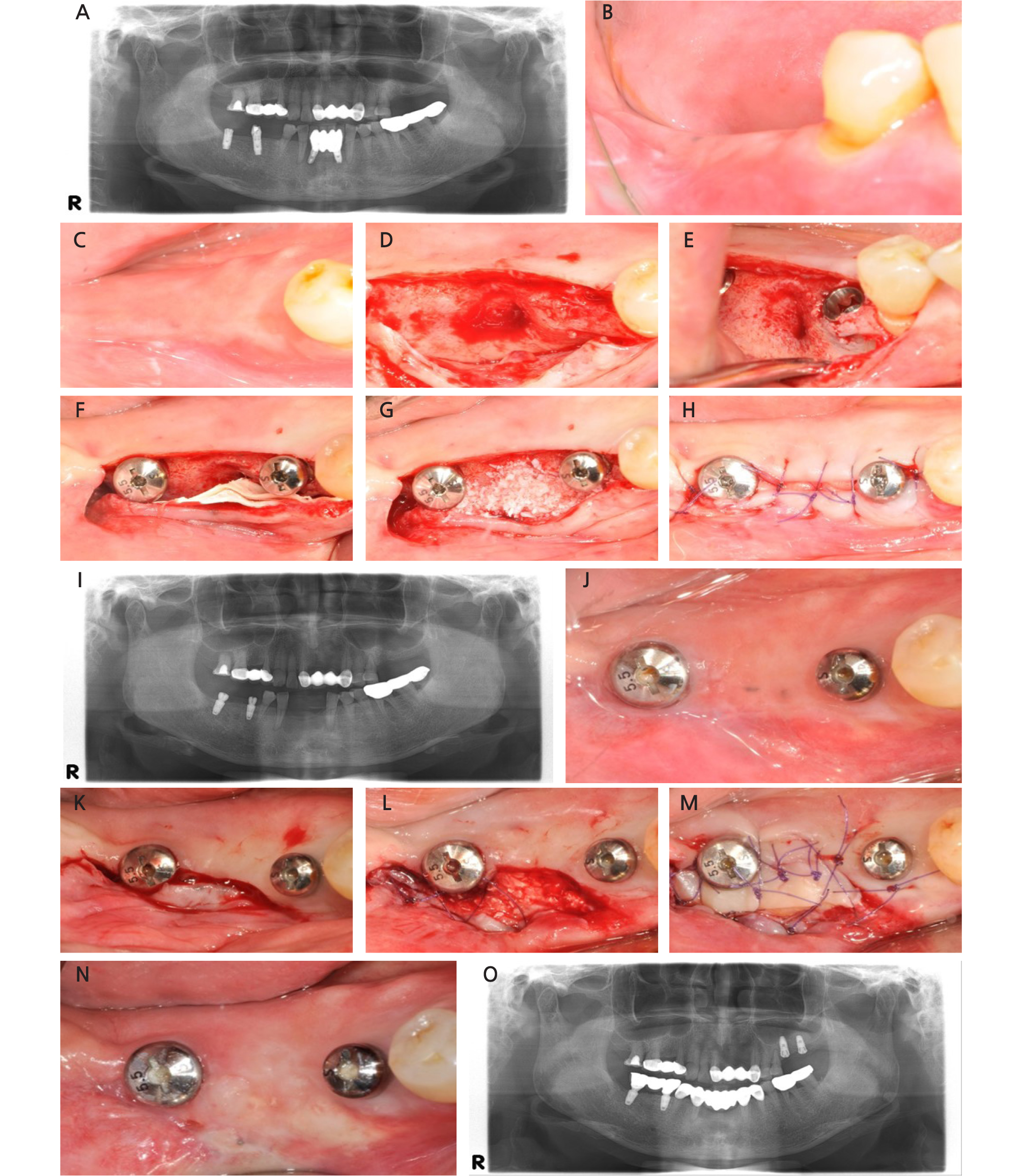
Fig. 3
Case3: (A) Panoramic radiograph at initial visit. Note improper angulation and location of dental implant at #45 and #47 area. (B) Clinical photograph at buccal view 3 months after implant removal (C) Clinical photograph at occlusal view 3 months after implant removal. (D) Lingualized incision was performed and a flap was elevated. (E) Dental implants were placed at #45, and #47. Note thin buccal bone at #45 area and contracted alveolar bone thickness at #46 area. (F) Resorbable collagen membrane was applied with double layers. (G) Xenograft was applied at buccal bone area of #45, and #46. (H) Suture with 5/0 monosyn (I) Panoramic radiograph after implant placement. (J) 3 months after implant placement. Note insufficient keratinized mucosa at #47. (K) Incision (L) Apically positioned flap was performed (M) Free gingiva graft was performed. (N) 2 months after free gingiva graft. Keratinized gingiva was obtained at #47 area. (O) Panoramic radiograph after implant prosthesis delivery.
Ⅲ. 고찰
이번 연구에서 임플란트 주위 각화점막 증강을 위한 유리치은이식술에 대해 보고하고자 하였다. 특히, 첫번째, 세번째 증례에서는 환자가 호소하는 임플란트 주위의 통증이 각화 점막의 부족에서 기인하 였고 유리 치은 이식술을 통하여 극복할 수 있었다. 오랫동안 임플란트 주변에 최소한의 각화 점막의 존재 유무와 임플란트 주위 점막의 건강에 대한 연구가 이루어졌고, 이에 대해서는 논쟁의 여지가 있었다.3, 11, 12, 13, 14 그러나 최근의 경향에 따르면 2 mm 이상의 각화 점막은 치태의 침착을 예방하고 점막의 염증을 막아줄 수 있으며 칫솔질과 같은 외상으로부터의 보호할 수 있다는데 의견의 일치를 보이고 있다.5, 15, 16
두번째, 세번째 증례에서와 같이 하악 제2, 3대구치 부위로 유리치은 이식술을 할 때 주의해야할 점은이 부위는 전정의 깊이가 낮고 근육의 부착 정도가 강하여 유리 치은 이식술 후 재발이 나타날 수 있다는 점이다. 특히 세번째 증례에서는 골이식술 시에 판막의 장력을 줄이기 위해 감장절개가 시행되었고 그로 인해 각화 점막이 부족하고 전정의 깊이가 낮아졌다. 이런 경우에는 유리 치은 이식술을 시행할 때전정의 깊이가 동시에 확보되어야 한다. 8 두 번째 증례에 비해서 세 번째 증례에서는 각화 점막이 잘 형성되지 않았다. 두 번째 증례에서와 달리 세번째 증례에서는 수여부의 판막을 근단측으로 충분히 고정 하지 못하여 이식편의 위치가 다소 상방부에 위치해 있어 각화점막이 다소 적게 형성되었다. 하악구치 부에서는 협붕과 하악상행지의 위치로 인해 술식이 비교적 어려운 경우가 종종 존재하는데, 세번째 증례에서는 이러한 이유로 아쉬운 결과가 나온 것으로 보인다.
유리 치은 이식술은 임플란트 식립 전, 임플란트 식립 후 보철물 체결 전, 혹은 최종 보철물 체결 후에 시행할 수 있다.17 본 증례들에서는 임플란트 식립 후 보철하기 전에 환자의 불편감 해소, 정확한 인상 채득 및 환자의 구강위생 향상을 위해서 유리치은 이식술을 시행하였다. 이를 통해 임플란트 주위로 적절한 각화 점막을 증대시킬 수 있었다. 본 증례들에서는 유리치은 이식술 시행후 각화점막 수축을 보였다. Resende 등은 유리 치은 이식술과 진피를 이용한 각화 점막 증대술을 시행한 지 6개월 후 각화 점막의 두께가 각각 12.41% 및 55.7% 의 수축량을 보였다고 보고한 바 있다.18 즉, 유리 치은 이식술 후 이식편의 수축이 발생하는 점을 고려하여 근단측으로 과교정(overcorrection) 하는 것이 필요할 것으로 생각된다.
유리 치은 이식술의 단점은 공여부가 따로 존재하여 수여부 이외에 통증이 발생한다는 점이다. 임플 란트 이차 수술시 치조정부위에 각화 점막이 어느 정도 존재한다면, 근단변위 판막술을 시행하는 것으 로도 충분히 각화점막을 증대시킬 수 있으므로 절개시 충분한 수술 디자인을 고려하는 것이 좋다. 최근 에는 자가 조직을 이용한 이식술 대신에 다양한 대체제가 개발되었고, 높은 성공률을 보이고 있어 이를 활용하는 수술도 고려해볼 만하다.10, 19




