Ⅰ. 서론
무치악 부위의 저작 기능 회복을 위해 가철성 의치 제작을 계획할 때 가장 문제가 되는 것은 전정의 깊이가 얕거나 부착 점막이 부족한 경우이다. 이를 해결하기 위해 다양한 외과적 술식이 시도되었으며, 가장 오래된 학술적 근거로는 Kazanjian 등이 1924, 1935년에 시도한 이차 상피화와 부분층 점막성 판막 거상을 통한 전정 성형술을 들 수 있다.1, 2 당시 이 술식의 접근법은 하악의 협측 점막을 치은점막 경계까지 부분층 박리하고 하방의 근육과 결체 조직을 분리한 뒤 거상된 점막을 하방의 근막에 봉합하고 노출된 부위는 2차 치유를 유도하는 것이었다. 이후 Goodsell 등이 Kazanjian의 술식을 변형하여 입술의 점막을 끌어당겨 노출된 부위를 피개하려는 시도를 하였다.3 이후 Edlan과 Mejchar 등은 또 다른 변형된 술식을 보고하였는데 이것은 거상된 점막 하방에 골막 상에 수평 절개를 그어 골막을 분리하고 박리된 골막 및 연조직을 원하는 위치로 치근단까지 박리하는 방식이었다.4, 5 이후 거상된 점막은 최하방의 전정 깊이에서 입술의 점막 측에 봉합하여 마무리하였다. Edlan 등이 보고한 이 술식은 이후 Kethley 등에 의해 ‘Lipswitch technique’라는 명칭으로 보고된 바 있다.6
기존의 전정 성형술은 모두 의치의 유지와 안정을 얻고 착용 시 통증을 줄이기 위해 전정을 깊게 하고 부착 점막을 증대시키려는 노력으로 시행되어 왔으나 최근 임플란트 술식이 보편화되면서 임플란트 주위의 연조직 환경의 개선에도 매우 효과적일 것으로 기대되고 있다. 특히 임플란트 주변의 각화 점막은 2013년 Lin 등에 의하면 치태의 침착, 조직의 염증, 점막의 퇴축 및 부착 상실에 연관된 것으로그 중요성이 밝혀졌고,7 이와 유사하게 전정의 깊이는 Halperin-Sternfeld 등에 의하면 임플란트 주변의 골소실과 점막 퇴축에 영향을 주는 것으로 보고되었다.8 따라서 임플란트의 합병증을 줄이기 위해서는 부착 점막을 증강시키거나 전정의 깊이를 깊게 만들기 위해 노력할 필요가 있는데 일반적인 근단 변위 판막술이나 유리 치은 이식술의 경우 수술이 복잡하고 술 후 환자의 불편감이 크다는 문제점이 있다. 반면 Lipswitch technique 또는 Edlan-Mejchar technique은 수술이 간단하고 봉합 과정을 최소화할 수있으며 무엇보다 공여부가 따로 필요하지 않기 때문에 임상에서 간단하게 적용할 수 있는 술식으로 사료된다.
본 연구에서는 임플란트 부위의 연조직 환경에서 기존 술식과 달리 봉합을 적용하지 않는 modified Edlan-Mejchar technique을 통해 개선한 3개의 증례를 소개하고 기술적 접근법을 자세히 서술하고자 한다.
Ⅱ. 증례 보고
1. 첫번째 증례
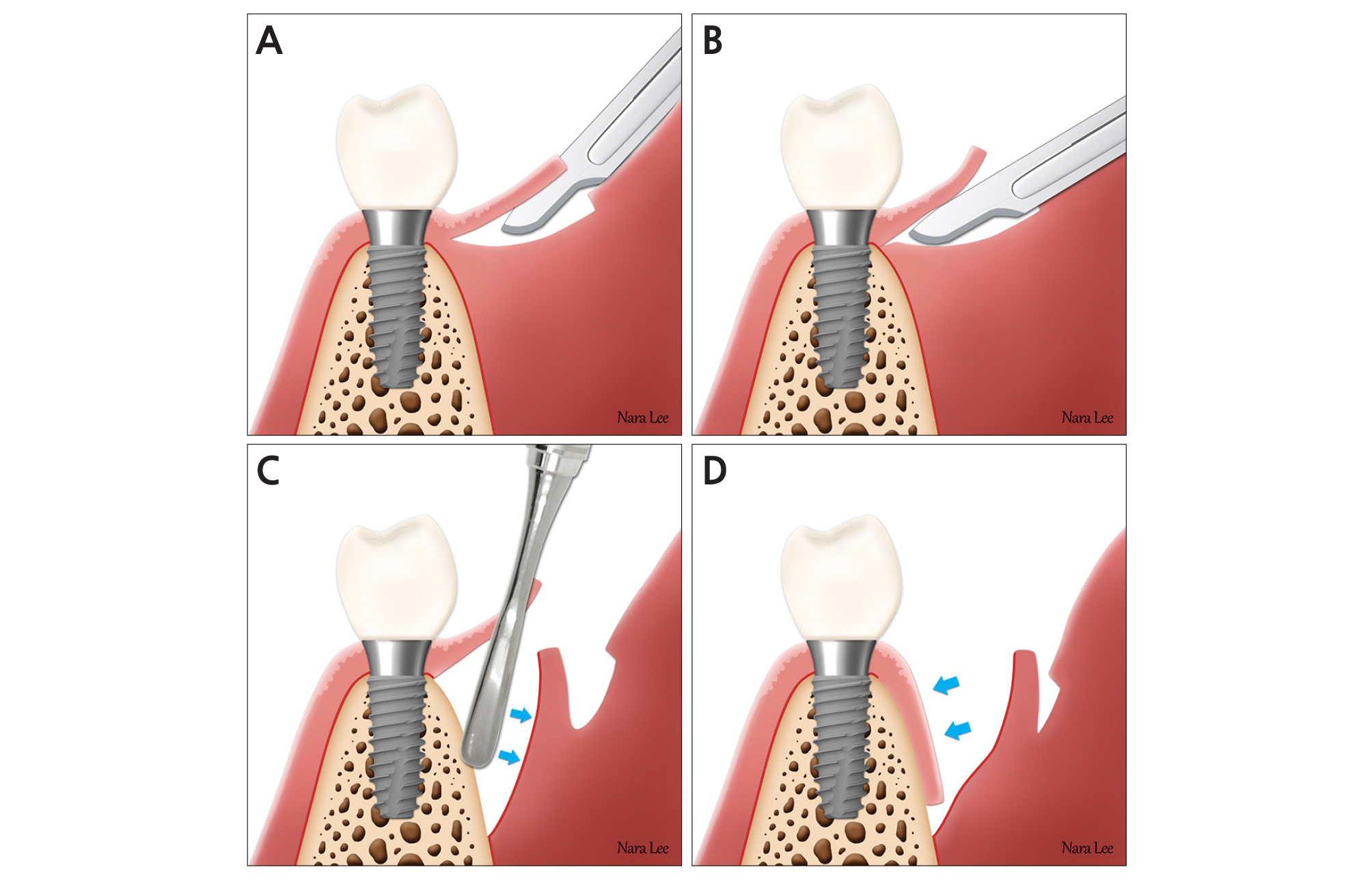
67세 남환이 개인치과에서 5년여전 식립한 #46, 47 임플란트 주변의 불편감을 주소로 내원하였다. 방사선 사진상 #46 임플란트 주변의 변연골 흡수가 관찰되고, 임상적으로 탐침 시 출혈 및 약 5 mm의탐침 깊이, 전정이 전혀 없이 보철물의 치경부 보다 더 치관측에 위치한 가동성 점막이 관찰되었다. 우선 임플란트 주위 질환에 대한 비외과적 치료를 시행한 다음에 연조직 환경의 재건을 위한 modified Edlan-Mejchar technique을 시행하기로 하였다 (Fig. 1).
국소 마취 (2% lidocaine with 1:80,000 epinephrine, Huons Co., Ltd., Seongnam, Korea) 하에 U자형 절개를 통해 거상할 점막을 절개 (No. 15c blade, Adolf Schweickhardt GmbH & Co. KG, Seitingen-Oberflacht, Germany)를 통해 표시하였다. 특히 이번 증례에서는 임플란트 주변의 부착 상실이 존재했기 때문에 점막이 천공되지 않도록 주의하여 부분층 판막을 형성하였다. 거상된 판막 하방에 수평 절개를 시행하였고 골막 박리자를 이용하여 골로부터 절개선 하방 조직을 박리하여 근단변위하였다. 이후 거상된 점막을 노출된 골면에 밀착시킨 후 봉합 없이 거즈로 약 5분간 압박하였다. 봉합은 시행하지 않았고 치주 포대 (COE-PAK, GC Corp., Tokyo, Japan)를 이용하여 치경부와 점막의 상부를 피개하였다.
2주 후 재내원 시 전정 및 부착 점막이 5-6 mm 깊이로 형성되고 약 3 mm 정도의 치주낭으로 감소한 것이 관찰되었다. 환자는 아무런 불편감이 없고 이전보다 월등히 개선된 것 같다고 진술하였다. 10개월후 부착 점막과 근단 측에 수평으로 상흔이 관찰되나 이를 경계로 부착 점막과 가동성 점막이 명확하게 구분되는 것을 관찰할 수 있었다 (Fig. 2).
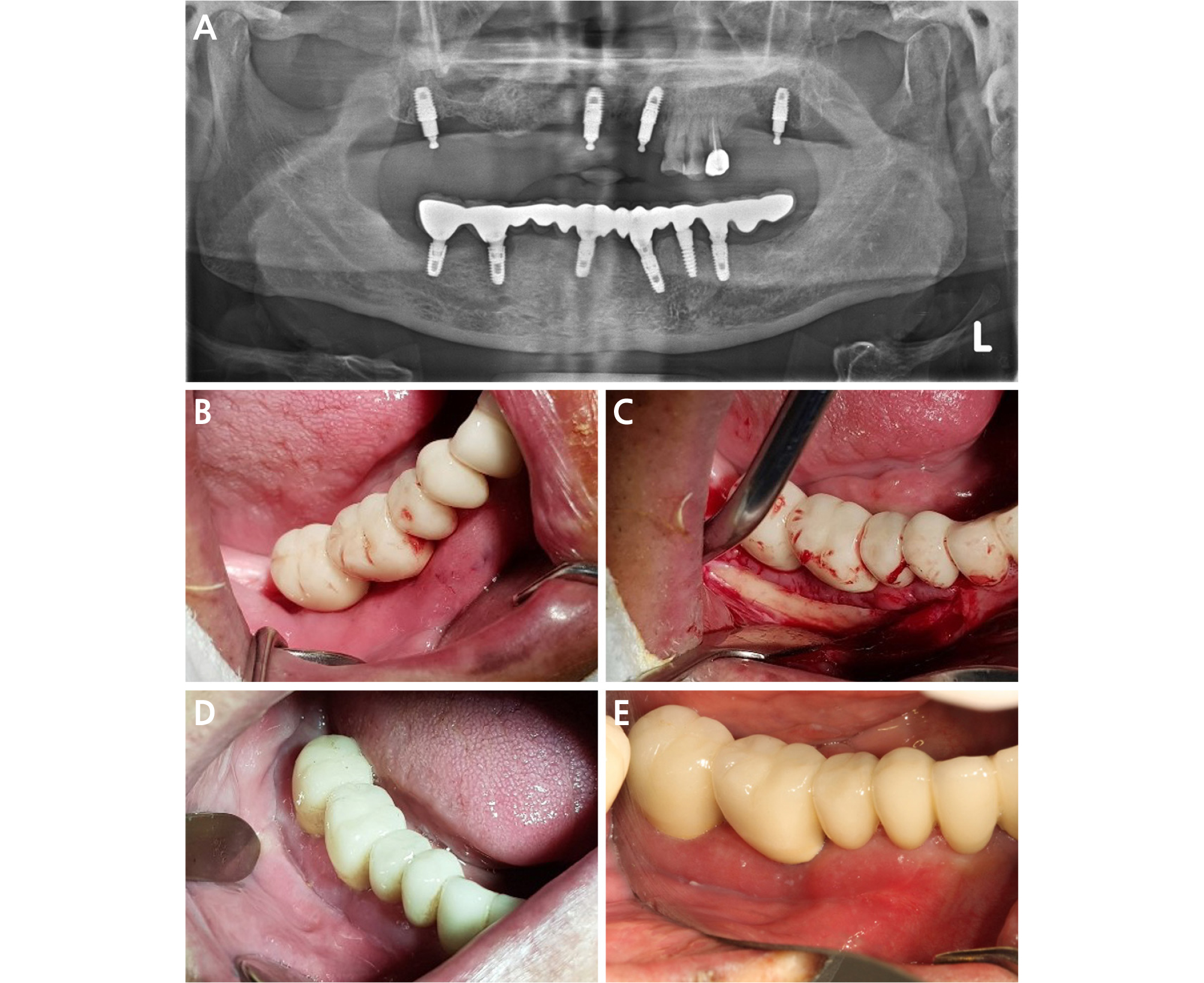
Fig. 2.
Case I: (A) Radiolucency around #46 implant is seen in a panoramic radiograph, (B) Preoperative clinical view. Movable alveolar mucosa without vestibule is located above the cervical level of implant prosthesis, (C) Lifted split thickness peri-implant mucosa is repositioned on crestal bone after detachment of periosteum and soft tissue. Exposed bone surface is intended to heal by secondary epithelization, (D) After 2 weeks, the vestibule was clearly deepened with uneventful healing, (E) After 6 months, the vestibule is maintained.
2. 두번째 증례
63세의 여환이 10여년 전에 치료받은 #34, 35, 36 임플란트 주변의 잇솔질 시 불편감을 주소로 내원하였다. 임상검사 결과 해당 위에 부착 점막이 존재하지 않고 약 1-2 mm의 치은 퇴축과 약 3 mm 의 치주낭이 관찰되었으며, 전정의 깊이가 매우 얕아 가동 점막이 바로 치경부까지 이장되어 있는 상황이었다. 근단 변위 판막술 및 유리 치은 이식술의 적응증으로 판단되었으나 환자가 힘든 수술을 원치 않아 modified Edlan-Mejchar technique을 진행하게 되었다.
#34번의 근심부와 #36의 원심부에서 No. 15c 수술도를 이용하여 10 mm정도 길이의 수직 절개 및이들을 근단부에서 서로 연결하는 수평 절개를 1 mm의 깊이로 시행하였다. 이후 점막의 두께를 1 mm 로 유지하며 치관 측으로 부분층 판막을 임플란트 근처 3 mm까지 형성하였는데 그 이유는 치관 측으로더 판막을 형성할 경우 임플란트 주변의 치주낭과 개통이 되어 천공될 가능성이 있기 때문이다. 이부분층 판막을 치관 측으로 들어올린 뒤 판막의 기저부 직하방에 근원심으로 골막을 천공하는 수평 절개를 시행하였다. 이후 골막 박리자를 이용하여 하방의 골막과 근육 및 연조직 부착을 골로부터 박리하여 이상적인 전정의 깊이 부위까지 근단변위하였다.
Edlan-Mejchar technique의 원저에서는 상방의 점막을 다시 원위치시키고 이를 전정 최하단의 협측 근막에 봉합하는 것으로 기술되어 있으나 본 증례에서는 별다른 봉합 없이 거즈를 재위치시킨 부분층 판막에 5분 정도 압박 후 유지를 유도하는 modified 형태로 수술을 마무리하였다. 이 판막과 근단변위된 조직 사이의 노출된 골면은 2차성 상피화 치유를 유도하였다. 수술 후 주의사항으로 2주 간 수술부위의 칫솔질을 중단하고 처방한 구강 소독제로 헹구고, 저작 및 자극을 피할 것을 설명하였다.
2주 후 재내원하여 치유 상태를 확인하였고 이 때 상피화는 마무리되어 노출된 골조직은 없었으며 환자는 통증은 없다고 진술하였다. 6개월 후 재내원 시 탐침 깊이는 약 2 mm로 감소되었고 수직적으로약 4-5 mm의 부착 점막과 전정의 깊이가 형성된 것을 볼 수 있었다 (Fig. 3).
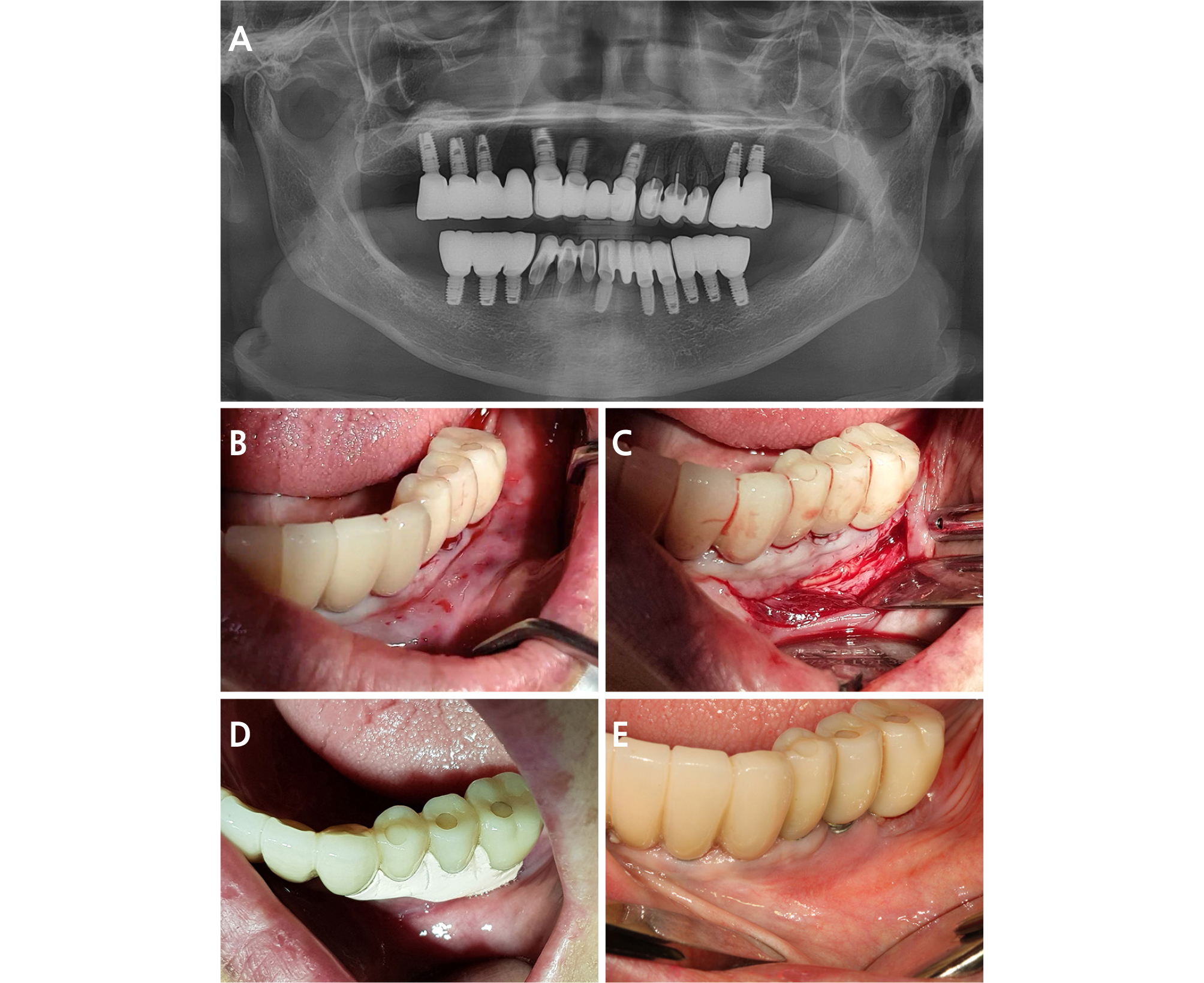
Fig. 3.
Case II: (A) Radiolucency is observed around #34, 35, and 36 implants in panoramic radiograph, (B) Pre-operative clinical view of #34, 35, 36 implants. Movable alveolar mucosa is observed at the cervical level of implant prosthesis without the vestibule, (C) The superficial split-thickness flap is placed on the bone surface after apically positioning of underlying mucoperiosteal tissue according to the modified Edlan-Mejchar technique, (D) The surgical site was stabilized using periodontal dressing without suturing, (E) Six months after surgery, vestibule and attached peri-implant mucosa were formed. The peri-implant mucosa is separated from movable alveolar mucosa by a mild scar line.
3. 세번째 증례
60세 여환으로 하악 좌측의 심한 통증으로 내원하였다. 임상 검사 결과 하악 좌측 제 1대구치의 타진시 통증, 약 7 mm의 탐침 깊이 및 탐침 시 출혈과 배농, 근단부까지 이환된 치주낭, 3도의 동요도가 관찰되었으며, 방사선 사진상 이개부의 심한 골흡수가 관찰되어 발치를 결정하였다. 발치 3개월 후기존에 결손 되어있던 하악 좌측 제 2대구치 부위와 함께 임플란트 1차 수술을 진행하였다 (IS III Active Ø5×8.5 mm 2ea., Neobiotech Co., Ltd., Seoul, Korea). 수직적 수평적 치조제 결손 부위는 피질골 천공 시행 후 이종골 (BioOss 0.5 g, Geistlich, Wolhusen, Switzerland)과 티타늄 메쉬 차폐막 (NC9, CTi membrane, Neobiotech Co., Ltd., Seoul, Korea)을 이용하여 골유도재생술을 진행하였다.
4개월 후 2차 수술 시 3 mm 폭의 부족한 부착 점막과 감소된 협측 전정을 회복하기 위하여 Edlan-Mejchar technique을 활용하였다. 전정 기저부의 협측 부위에 1차 절개 후 치조정 방향으로 부분층 판막을 형성하다가 치조정 부위에서는 골막 박리를 위하여 전층 판막을 형성하였다. 이후 골막과 근육이 포함된 판막을 골막 박리자를 이용해 근단부로 박리시키고 티타늄 차폐막과 커버스크류를 제거 한 뒤치유 지대주 (Ø6×5 mm 2ea)가 박리한 판막을 관통하도록 하여 체결 후 제한적으로 흡수성 봉합사를 이용하여 판막을 근단변위시켜 봉합해주었다.
2주 후 발사 시 양호한 치유를 보였으며 보철물 협측 변연에서 근단측으로 5–6 mm의 새로 형성된 부착 점막과 협측 전정이 관찰되었고 약 3개월 후 최종 보철물 장착까지 유지되었다 (Fig. 4).
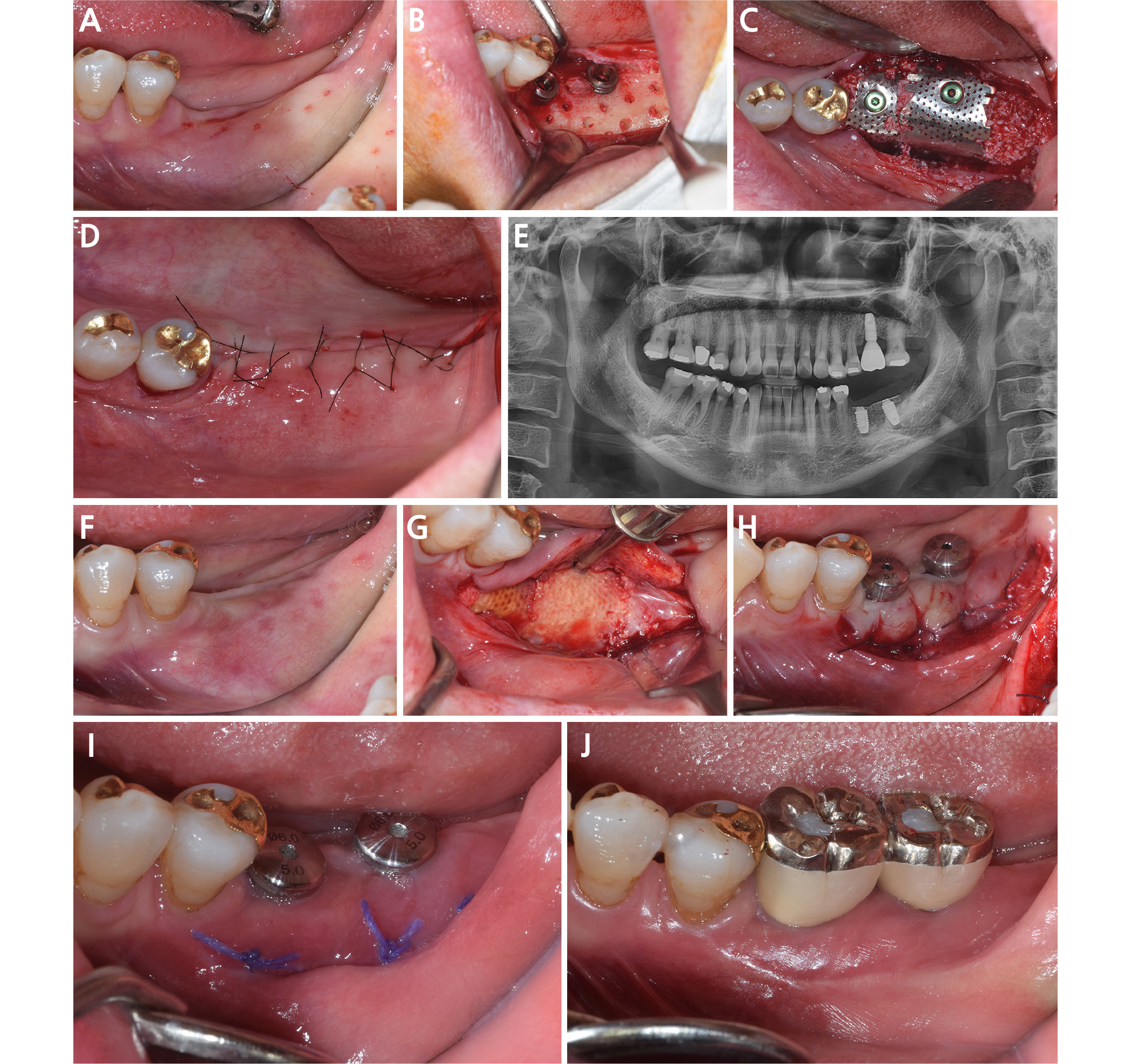
Fig. 4.
Case III: (A) Pre-operative clinical view. Vertical and horizontal bone defect in combination with a lack of keratinized mucosa is observed, (B) Cortical bone perforation is performed after implant placement, (C) Particulate xenogenic bone graft was covered by mesh-type titanium membranes, (D) The wound is closed using multiple interrupted sutures, (E) Post-operative panoramic radiograph after implant placement in combination with guided bone regeneration, (F) Clinical view after 4 months, (G) Movable alveolar mucosa is lifted according to the Edlan-Mejchar Technique and it is also used as an access for implant exposure, (H) After connecting healing abutments by penetrating crestal mucosa, lifted mucosa is sutured to apically positioned underlying tissue, (I) Clinical view after 2 weeks, (J) Clinical view after prosthesis delivery. Ridge contour was improved with enough vestibular depth and attached peri-implant mucosa.
Ⅲ. 고찰
본 일련의 증례에서 간단한 절개법의 변화만으로도 기존의 근단 변위 판막술과 유리 치은 이식술보다 훨씬 간편하게 부착 점막을 형성하고 전정 깊이를 확보할 수 있었다. 이전의 Edlan-Mejchar technique 은 무치악 내지는 의치 사용 환자를 그 대상으로 하였지만 이를 임플란트 주변에서 적용한 경우는 이번의 증례 보고가 최초인 것으로 사료된다. 무엇보다 술식이 간단하고 봉합이 특별히 요구되지 않는 것이 이 modified Edlan-Mejchar technique의 가장 큰 장점이다.
자연치 주변에서 2 mm이내의 각화 치은과 1 mm이내의 부착 치은이 치주 건강을 유지하는데 필요하다는 Lang 및 Löe의 연구9 와는 달리 임플란트 주변에서는 이러한 근거를 찾기가 어려운데 기존의 연구들이 서로 상충하는 결과를 보이고 있기 때문이다. Wennström 등은 임플란트의 성공과 각화 점막의 존재여부 간에 상관관계가 없다고 보고한 반면,10 Warrer 등은 임플란트 주변에 ligature를이용하여 실험적으로 점막염을 유도하였을 때, 각화 점막이 부족한 경우 유의성 있게 더 많은 퇴축이 발생한다고 하였다.11 최소한 임상적으로는 부착 점막이 있는 경우 칫솔질 시 불편감이 덜하고 가동 점막의 움직임이 차단될 수 있어서 장점이 될 수 있기에 임상가들은 최소한의 각화 점막 내지는 부착 점막을 부여하기 위해 많은 술식들을 진행하고 있다.
Kazanjian 등이 최초에 보고한 술식과는 적응증과 방식에 있어 다소 차이는 있지만 본 술식은 임플란트 주변의 전정 깊이와 부착 점막을 확보하는데 있어 편리한 술식이다. 본 저자들은 이전 연구에서 임플란트의 식립 시에 기성 제작된 플라스틱 장치를 치유지대주에 연결함으로써 각화 점막을 협측, 하방으로 고정함으로써 단순 단속봉합보다 통계적으로 유의하게 더 많은 각화 점막의 폭을 증대할 수있음을 보인바 있다.12 이 장치는 임플란트 식립 수술 또는 2차 수술 시에는 유용하나 일단 보철물이 장착된 상태에서는 사용할 수 없다는 한계점이 있다. 하지만 본 증례에서 시행된 술식은 임플란트 수술 시는 물론 보철물이 연결되고 난 이후, 심지어는 임플란트 주위염이 발병한 부위에서도 폭넓게 시행이 가능하다는 장점이 있다.
본 연구의 한계는 이전 선행 연구가 많지 않아 장기적 예후를 알기 어렵다는 점이다. 또한 새로 생성된 부착 점막을 각화 점막으로 간주할 수 있는지와 향후 이 부착 점막이 얼마나 유지될 수 있는지에 대해서는 조직학적 및 장기적 관찰이 필요한 상황이다. 그럼에도 불구하고 본 술식이 가진 편의성은 기존의 복잡하고 부담스러운 술식에 대한 좋은 대안으로 활용할 수 있을 것으로 사료된다.