Ⅰ. 서론
Ⅱ. 연구 방법
1. 문헌 자료 수집 및 검색 방법
2. 이상적인 교합 고경
Ⅲ. 연구 결과
1. 교정적 방법을 통한 이상적 교합 고경으로의 회복
2. 수술적 방법을 통한 이상적 교합 고경으로의 회복
3. 보철적 방법을 통한 이상적 교합 고경으로의 회복
Ⅳ. 고찰
Ⅴ. 결론
Ⅰ. 서론
임플란트 식립을 통한 상실 부위의 회복은 가철성 의치 사용에 의한 불편감을 감소시키고 자연치아에 가깝게 저작 기능을 회복시킬 수 있다는 장점을 가진다. Misch 등은 임플란트 식립 및 상부 보철 치료 진행을 위한 이상적인 교합 고경을 8-12 mm의 범위로 제안하였고1,2, McGarry 등은 교합 고경을 높이에 따라 4개의 class로 분류한 후 각각의 class에 적합한 보철물 체결 방식을 제안하였다3. 앞서 발표된 문헌들에서 제시한 범주에 포함되는 교합 고경에서는 기성 제품을 이용한 보철 치료가 가능하지만, 범주를 벗어나는 교합 고경을 보이는 경우에 보철 치료 진행이 불가능하여, 임플란트 식립에 앞서 전처치가 시행되어야 할 가능성이 높다.
치아를 상실한 후 오랜 시간이 흘러 대합치의 과도한 정출이 나타나 교합 고경이 부족한 상황이 발생하게 된 경우 충분한 두께의 보철물을 제작할 수 없고, 무리하게 보철물 제작을 진행할 경우 교합 평면의 부조화로 인한 교합 장애가 발생할 수 있다4. 이와 반대로, 치아 상실 후 무치악부 치조제의 과도한 위축으로 인해 교합 고경이 증가한 경우에도, 식립된 임플란트의 높이가 인접한 치아의 백악-법랑 경계에 비해 과하게 낮아지고 상부 보철물의 길이가 과도하게 증가하는 상황이 생겨 교합장애를 유발할 수 있으며, 적절한 응력 분산이 어려워 보철물의 screw loosening 또는 피로 파절 등이 관찰될 수있다고 보고된다5. 하악 구치부의 경우에는 하치조 신경관까지의 거리가 감소하여 식립 시 신경 손상의 가능성이 증가할 수 있다.
부족한 교합 고경은 교정적 방법과 보철적 방법, 그리고 수술적 방법을 통해 회복할 수 있고, 과도하게 증가한 교합 고경은 외과적 방법으로 감소시킬 수 있다. 일반적으로 치아 상실로 인한 대합치의 정출 시, 수직적인 움직임 뿐 아니라 근원심 방향으로의 회전도 동반되는데, 이러한 정출의 양상은 단순히 교합 평면을 무너뜨리는 것을 넘어 최대 교두 감합위 상태에도 변화를 일으키게 된다6 이러한 양상은 교정 치료를 통해 치아 회전을 동반한 압하를 시행하여 원 상태로 회복시킬 수 있고, 단일 치아의 이동을 위해서 복잡한 교정 장치들을 이용해야 하였던 과거와 달리, 최근에는 교정용 미니 스크류를 이용하여 이동이 필요한 치아 부위에 국한하여 장치를 부착하는 간소화된 방식으로 효과적인 치아 이동을 도모할수 있게 되었다7. 교정적인 방법 이외에도, 대합치의 정출은 치관 삭제를 동반한 보철적 방법으로도 회복할 수 있다. 대합치 정출이 심하지 않거나 대합치 정출없이 무치악부 치조제의 높이가 약간 증가하여 교합 고경이 부족한 경우에는 무치악부 치조제를 절제함으로써 적절한 교합 고경을 확보할 수 있는데, 이 경우에는 일반적으로 임플란트 식립 수술과 동시에 교합 고경의 회복이 가능하다. 그러나 과도하게 증가한 교합 고경이 관찰되는 경우에는 임플란트 식립 전 온레이 골이식술, 신연골형성술 등과 같은 수술적인 방법을 통한 위축된 무치악부 치조제 부위의 회복이 선행되어야 하며, 일반적으로 임플란트 식립 전 수 개월의 치유과정을 필요로 한다8,9.
이러한 방법들을 제안한 다수의 기존 문헌들이 있으나, 하나의 문헌을 통해 여러 치과 분야의 치료 방식을 총 정리하고 고찰한 문헌은 없었다. 본 종설은, 본 연구진이 앞서 저술한 종설에서 정의한 이상적인 교합 고경과 보철 치료 진행을 위한 최소한의 교합 고경을 바탕으로, 보철 치료 진행을 불가능하게 만드는 과도한 교합 고경 및 부족한 교합 고경 상태 회복을 위한 치료 방법들을 정리하고 각각에 대해 고찰함으로써, 환자 상태에 따라 필요한 처치법을 효과적으로 선택할 수 있도록 하고자 한다.
Ⅱ. 연구 방법
1. 문헌 자료 수집 및 검색 방법
자료 조사를 위해 연세대학교 의학도서관의 논문검색서비스를 이용해 임플란트 식립 시 교합 고경 관련어를 검색어로 하여 논문을 검색하였다(Fig. 1). 논문의 검색은 두 명의 저자가(D.H.K. & J.H.K.) 개별적으로 진행하였으며 2019년 4월까지 출판된 논문에 한하여 PubMed 데이터 베이스에서 전자 검색을 시행하였다. 검색의 키워드는 다음과 같다: “dental implant AND interocclusal space OR dental implant AND crown height space OR dental implant AND restoration space OR dental implant AND vertical dimension”.
총 899편의 논문 자료를 초록을 바탕으로 스크리닝하여 관련 있는 34편의 논문자료를 검토하였다.
자료의 스크리닝 시 사용된 적합성(eligibility) 충족 여부는 다음과 같다. 1) 증례 일련 연구 혹은 증례 보고, 2) 무작위 대조 시험, 3) 전향적 임상연구, 4) 영어 혹은 한국어로 출판. 제외 조건은 다음과 같다. 1) 시험관 배양 연구, 2) 동물 실험 연구, 3) 후향적 임상연구, 4) 컴퓨터 시뮬레이션 연구, 5) 다른 논문 혹은 연구에 사용된 환자 혹은 자료를 포함한 연구.
2. 이상적인 교합 고경
앞서 본 연구진이 개제한 종설에 제시된 이상적인 교합 고경의 규격은 Misch 등의 정리를 참고하였 으며1,2, 이는 다음과 같다10: 보철물의 두께(occlusal clearance)는 재료의 물성에 따라 변이는 있으나, 최소 1 mm 이상 확보해야 한다. 또한 보철물의 유지를 위한 지대주의 최소 높이는 5 mm가 필요하나, 시멘트 종류에 따라 최소 4 mm에서도 보철물의 유지가 가능하다고 보고한 바 있다. 치주적으로는, 임플란트 보철물 수복 시 2 mm 의 결합조직 부착 및 1 mm의 접합상피 부착까지 최소한 약 3 mm의 supracrestal attachment tissue width를 확보해야 한다. 그러나 치주적인 요소는 제외하고 기계적으로 가능한 최소 교합 고경을 알아보기 위해 치조정 상방에서부터 대합치까지의 거리를 기준으로 삼았다. 이를 바탕으로 치조정으로부터 대합치의 기능교두(혹은 중심와와의 접촉면)까지의 수직거리를 임플란트 치료 계획 시 필요한 교합 고경이라 정의하였다.
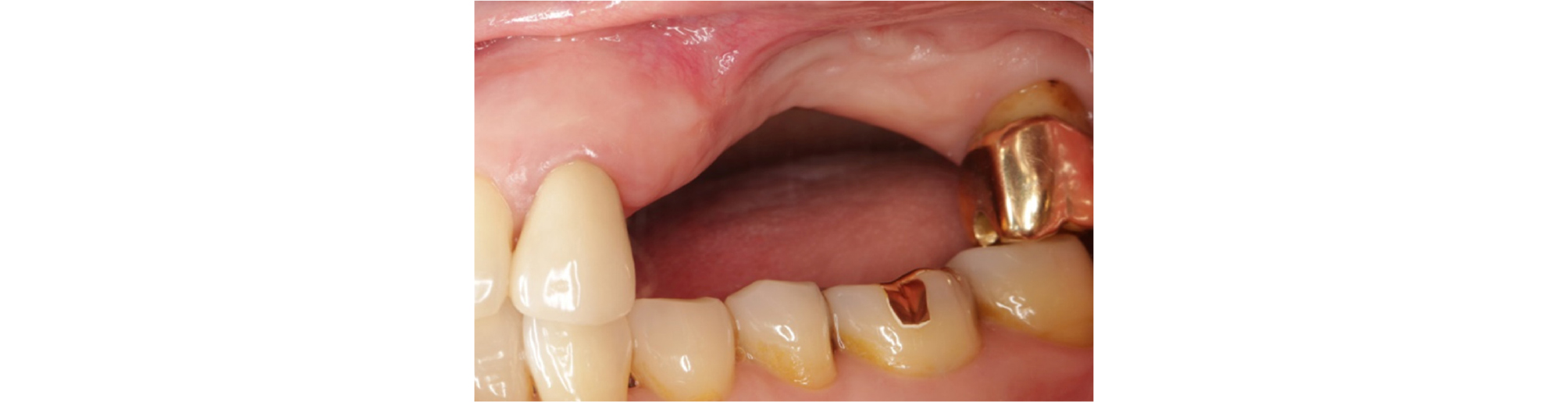
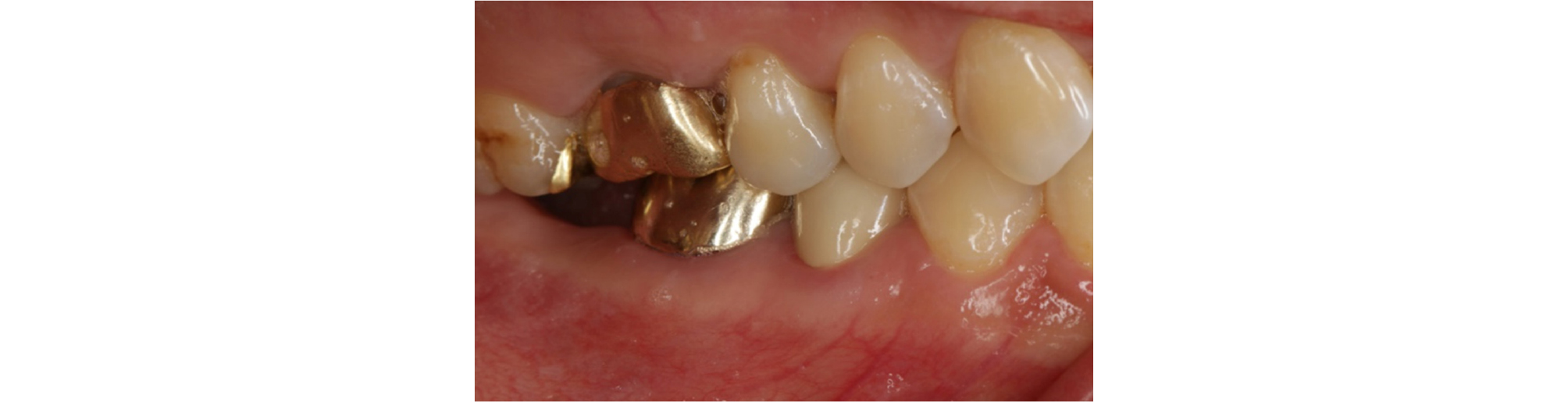
과도한 교합 고경은 치아의 발치 후 장시간 동안 무치악 부위의 치조제의 흡수가 진행되어 초래되는 경우가 대부분이다(Fig. 2). 이에 반하여 부족한 교합 고경은 무치악 부위의 대합치에 해당하는 치아들의 정출로 인해 발생하는 경우가 많다(Fig. 3).
Ⅲ. 연구 결과
1. 교정적 방법을 통한 이상적 교합 고경으로의 회복
대합치의 정출은 일반적으로 치아의 수직적 움직임과 함께 근심 회전이 동반된다. 이는 최대 교두 감합위의 유지가 불가능한 상태를 야기하고, 보철 수복의 방법으로 교합을 정상화하는 것을 어렵게 한다. 그러므로 회전이 동반되며 정출된 치아에 대한 처치는 교정적 방법을 통해 정출된 치아를 압하하는 것이 가장 바람직하다11. 과거에는 headgear 또는 facebow를 구외 고정원으로 이용하여 치아를 압하하였다12. 구외 고정원을 이용하는 치료는 환자가 느끼는 심한 불편감으로 인해 환자의 협조도가 불량한 경우, 술자가 원하는 만큼의 치아 이동이 나타나지 않을 수 있고, 원하지 않는 방향으로의 치아 이동이 나타날 수 있다는 문제점이 있었다. 이러한 문제점은 미니 스크류를 이용한 교정치료 방식의 등장으로 해결되었는데13,14, 교정적 압하가 필요한 치아의 협측과 구개측 치조골에 미니 스크류를 식립한 후 교정용 브라켓 또는 버튼을 치면에 부착하여 치아를 함입시킬 수 있다(Fig. 4). 미니 스크류를 이용한 정출 치아의 압하는 일반적으로 1.7 mm에서 3 mm 정도가 가능하며15, 이 이상의 압하가 필요할 경우에는 교정적 압하 후 치관 삭제를 동반해야 할 수 있다. 미니 스크류를 이용한 방법 이외에도 구내 가철성 장치를 통한 치아의 함입 증례도 보고된 바가 있는데, Slighly 등과 Liu 등은 가철성 장치물에 교정용 고무줄을 고정하여, 환자가 구강 내에 장치물을 적용 시 함입 대상 치아에 압하 교정력이 작용하도록 하는 방식의 치료를 보고하였다16,17.
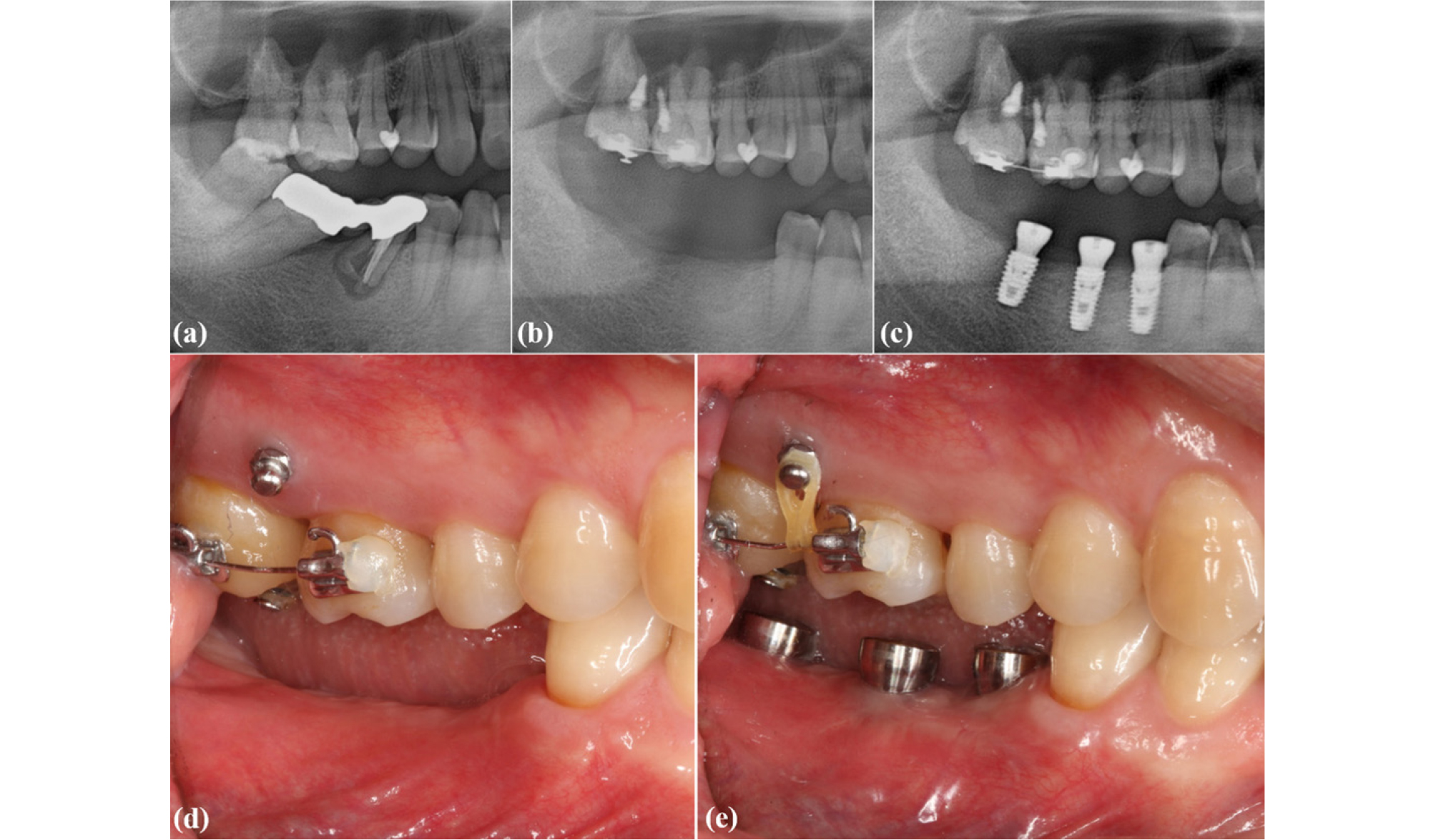
Fig. 4.
Recovering an insufficient interocclusal space on the right posterior area by orthodontic treatment using mini-screws. Radiographs showing pre-treatment (a), extraction of the lower posterior teeth during the orthodontic intrusion of opposing teeth, and implants placed (c). Clinical photographs showing the state before implantation during the orthodontic treatment (d) and after implantation (e).
Young Woo Song et al. : Interdisciplinary Approaches for Resolution of Non-Ideal Interocclusal Space Prior to Dental Implant Treatments.
Implantology 2019
2. 수술적 방법을 통한 이상적 교합 고경으로의 회복
장기간 지속된 무치악 부위는 치아의 상실과 함께 골흡수가 진행되어 주변보다 교합 고경의 증가가 관찰된다. 이러한 고경을 이상적으로 형성하기 위한 치조능증강술에는 블록형 골을 이용한 수직적 온레이 골이식술(Fig. 5), 악골의 골절단술 후 발생한 간극에서의 신생골형성을 유도하는 신생골형성술이 있으며, 자가골, 동종골, 이종골 혹은 합성골을 이용한 골유도재생술 또한 널리 쓰인다. 온레이 골이식술은 일반적으로 블록형태로 채득한 자가골을 활용하고, 채득 부위로는 장골능(iliac crest), 하악지(mandibular ramus), 하악각(mandibular angle), 하악정중부(mandibular symphysis), 두개골 (cranium) 등이 주로 이용된다18,19,20,21. 온레이 골이식술은 자가골 이외에도 동종골 블록을 이용해 시행할수 있는데22,23, 기존 종설에 따르면 동종골 온레이 골이식술 후 식립한 임플란트의 생존률이 99-100% 임이 보고되었다24. 입자형 골이식재와 차단막을 이용한 일반적인 골유도재생술 역시 무치악부 치조제의 수직적 증강을 위해 시행될 수 있고, 특히 비흡수성 차단막에 비해 더 우수한 생적합성을 보이는 것으로 알려진 흡수성 차단막을 이용한 골유도재생술은 임상에서 치조제의 수직적 높이 증강을 위해 흔히 이용되는 술식 중 하나인데, 함께 이용된 골이식재의 종류와 관계없이 증강된 골 높이의 유지와 식립된 임플란트의 생존률 측면 모두에서 장기적으로 안정적인 결과를 나타낼 수 있음이 보고되었다25,26.
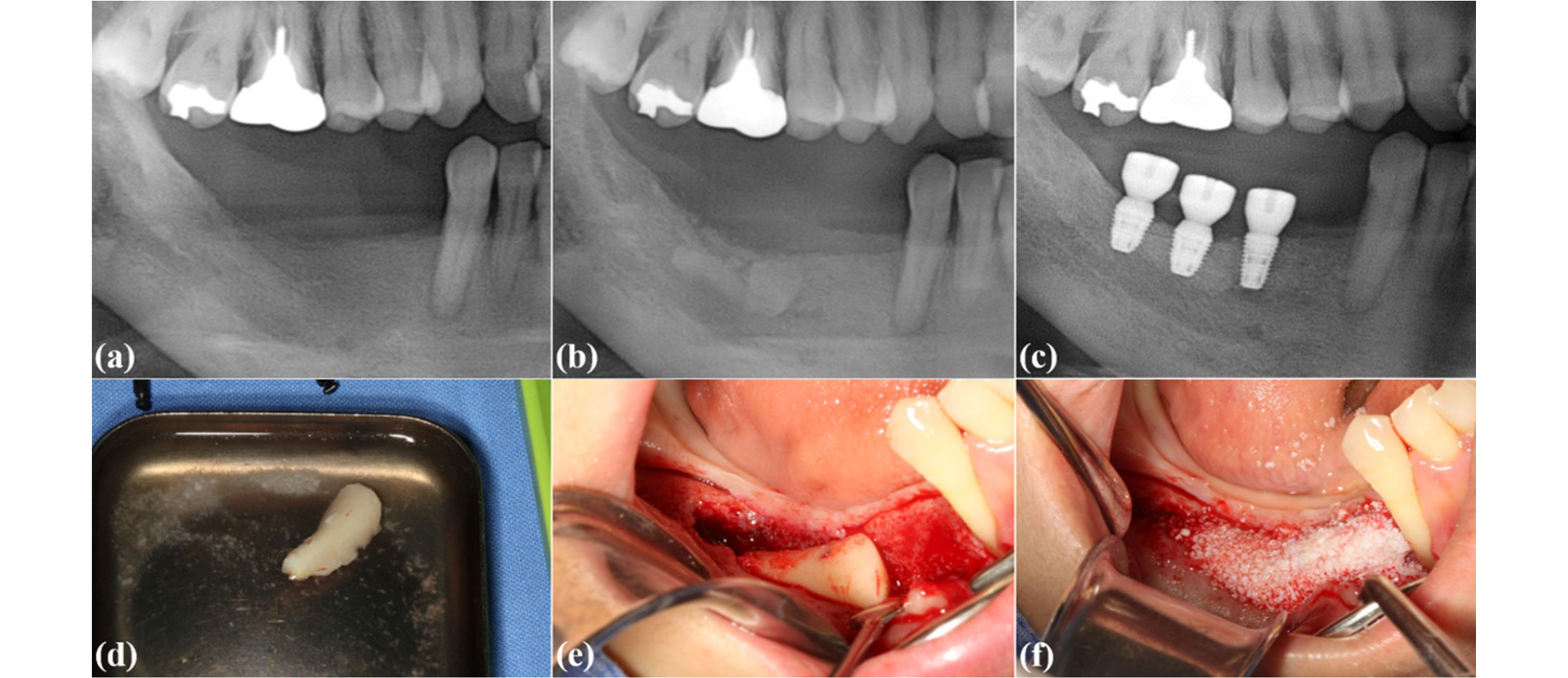
Fig. 5.
Recovering an excessive interocclusal space by autogenous block bone graft on the lower right posterior area. Radiographs showing the state before the block bone graft (a), after the block bone graft (b), and after implantation (c). Clinical photographs showing autogenous bone block harvested (d), block bone fixed on the recipient site (e), and the xenogeneic bone particles applied additionally (f).
Young Woo Song et al. : Interdisciplinary Approaches for Resolution of Non-Ideal Interocclusal Space Prior to Dental Implant Treatments.
Implantology 2019
광범위한 골증강 효과를 얻기 위해서는 신연골형성술(Distraction osteogenesis)도 고려해볼 수 있다2727. Chiapasco 등은 수 년간 관찰한 전향적 연구를 통해, 신연골형성술과 온레이 골이식술 모두 효과적으로 수직적 증강을 야기하였고, 신연골형성술이 온레이 골이식술과 비교하여 수직적 증강의 장기적 예후가더 양호하였다고 보고하였다. 그리고 두 종류의 수술로 증강시킨 부위에 식립한 임플란트의 임상 결과에서 유의미한 차이가 관찰되지 않았다고 하였고, 온전한 자연 치조골에 식립한 임플란트와 비교하여도 임플란트 생존률과 성공률에서 차이를 보이지 않았다고 보고하였다28,29. 최근 출판된 한종설은, 신연골형성술을 이용한 수직적 증강의 결과가 자가골 온레이 골이식술에 의한 증강의 결과와 통계학적으로 유의한 차이를 보이지 않음을 보였고27, 10년 이상의 추적관찰을 통해 신연골형성술의 효과를 후향적으로 관찰한 연구에 따르면, 평균 7년 이상의 기간동안 97% 이상의 누적 생존율과 92% 이상의 성공율을 보인 것으로 보고되었다30.
장기간의 치아 결손 결과로 치조골의 수직적 위축은 관찰되지 않으나 대합치의 과도한 정출이 초래되어 교합 고경이 부족한 경우, 대합치 악궁에 대한 분절골 절단술을 고려해 볼 수 있다. 분절골 절단술은 정출된 대합치를 포함하여 치조골의 일부를 블록 형태로 절단한 후 원하는 만큼 이동시켜 교합 고경을 비교적 빠른 시간 안에 회복할 수 있는 외과적 방법으로, 골격성 부정교합의 치료에 주로 이용이 되는 술식이다. 하악에서의 경우, 절단된 치조골 블록의 하방 이동에 있어서 하치조신경관이 방해가 될 수 있는 경우가 많아, 주로 분절골 절단술은 상악 구치부에서 시행되는 경우가 더 많다. 상악 협측 전정부에 수평절개를 시행 후 피판을 박리하여 상악골 후방부를 노출시키고 분절된 골편을 상방으로 이동 후 고정하면 대합치와의 적절한 수직공간을 확보할 수 있는데, 임플란트 식립은 분절골 절단술과 동시 혹은 2-3주 후에 시행할 수 있으며, 상방 이동된 대합치와 임플란트 간에 간섭이 없음을 확인해야 한다31,32,33.
분절골절단술의 원리는 대합치 악궁 뿐만 아니라 무치악부 치조제에 적용함으로써 임플란트를 식립할 치조제의 높이를 변화시켜 교합 고경을 증가 또는 감소시키는 목적으로도 이용될 수 있다34. 또한 몇몇 연구자들은 무치악부 치조제에서 분절골절단술을 시행함과 동시에 임플란트를 식립하는 방식의 증례를 보고하기도 하였다35.
3. 보철적 방법을 통한 이상적 교합 고경으로의 회복
환자의 나이, 전신상태, 경제적 여건, 구강 내 환경, 치아 상태 등에 따라 대합치 교합면의 삭제 또는 보철적 수복 치료를 통한 교합 고경 회복 방법을 선택할 수 있다(Fig. 6). 수술적 방법을 선택하기 힘든 전신적 상태(MRONJ 위험군, 두경부 암 방사선 조사, 출혈 소인 등), 혹은 고령의 나이로 인해 교정적 방법을 선택하기 어려울 경우, 대합치의 근관 치료 및 보철 치료가 필요한 상태일 경우, 경제적으로 수술적, 교정적 방법을 선택하기 어려울 경우에서는 보철적 방법을 이용하는 것이 우선적으로 고려될수 있다. 교합 고경이 절대적으로 부족한 경우, 대합치의 삭제량이 증가하여 치수치료가 동반되어야 할수 있으며36, 교합면 삭제가 과도할 경우 고정성 보철물의 유지력 증진을 위해 골삭제를 동반한 치관연장술이 필요한 경우도 종종 존재한다37.
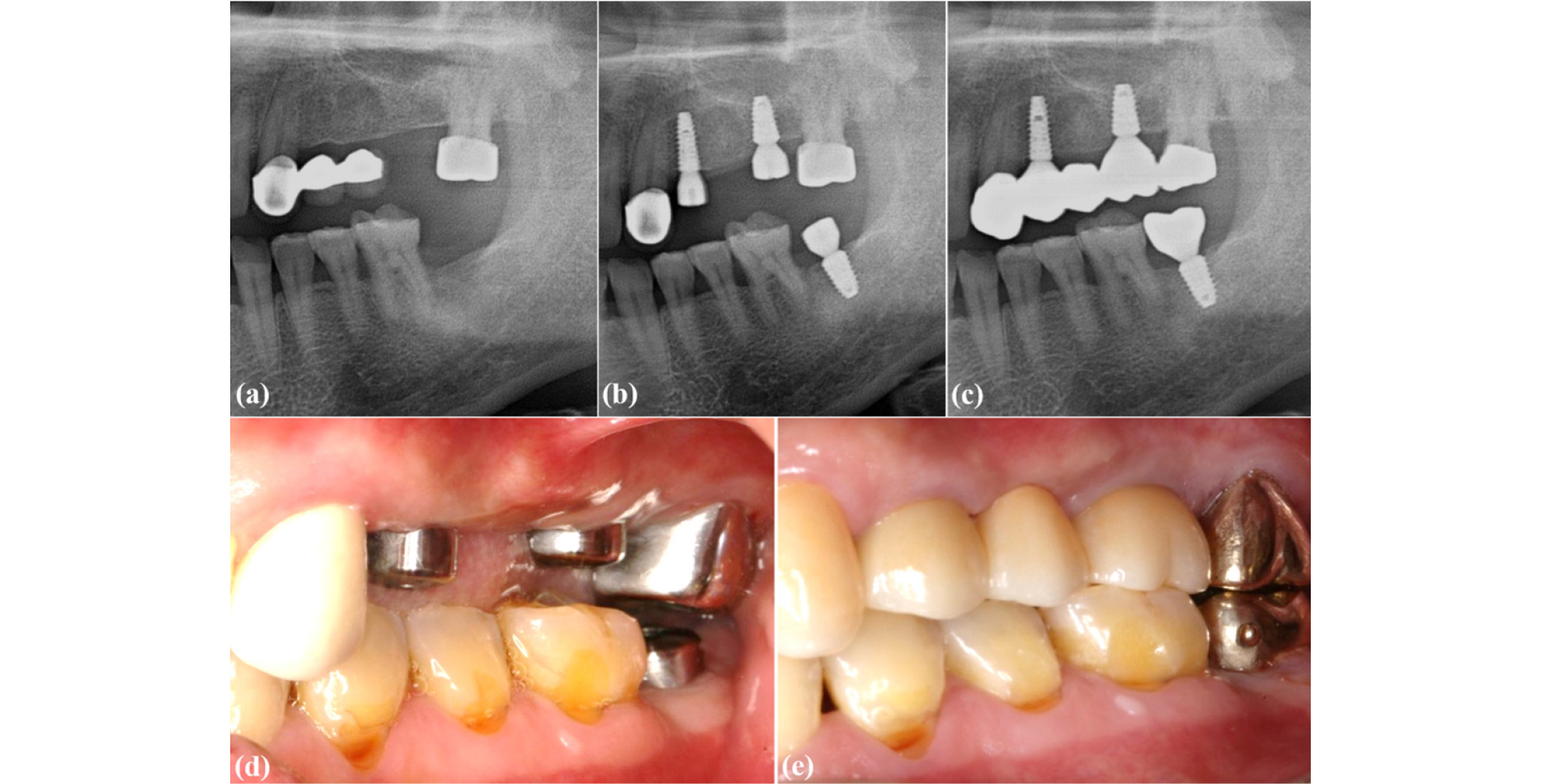
Fig. 6.
Recovering an insufficient interocclusal space by prosthodontic treatment of the opposing tooth.
Radiographs showing pre-treatment state (a), post-implantation state on the left lower second molar area (b), and post-prosthodontic treatment state on the opposing left upper second molar (c). Clinical photographs showing post-implantation state (d) and post-prosthodontic treatment state (e).
Young Woo Song et al. : Interdisciplinary Approaches for Resolution of Non-Ideal Interocclusal Space Prior to Dental Implant Treatments.
Implantology 2019
Ⅳ. 고찰
임플란트 식립 후 보철 치료에 적합하지 않은 교합 고경이 관찰되는 경우, 보철물 제작 자체가 불가능한 상황이거나 보철물이 과도하게 짧거나 긴 형태로 제작될 수 밖에 없는 상황을 야기하여 임상가로 하여금 치료계획 수립에 어려움을 겪게 한다. 교합 고경을 이상적인 상태로 회복하는 방법 대신 주어진 고경을 최대한 활용하여 보철물을 제작하는 것이 가능한 상황도 있으나, 술자가 환자의 상태에 따라 필요한 처치를 식립 전 시행한다면, 보다 더 조화로운 교합 형성이 가능할 것이다.
교정적 방법을 통해 교합 고경을 회복하는 것은 비교적 비관혈적이면서 자연 치아의 삭제를 동반하지 않을 수 있는 가장 보존적인 방식의 치료이다. 과거에는 절대적 고정원을 주로 구강 외 구조물에서
얻음으로써 환자의 불편을 초래하고 협조도를 얻지 못하는 경우가 많았고, 구강내 고정원으로 자연치아를 이용하는 경우 고정원의 움직임도 고려해야 함으로 인해 결과에 대한 예측이 부정확하고 치료의 난이도가 증가할 수 있다는 단점이 있었다. 이에 반해, 최근에는 교정용 미니스크류를 고정원으로 이용할 수 있어, 환자의 불편감을 최소화하면서 치아를 효과적으로 이동시킬 수 있게 되었다13,14. 비록 교정적으로 정출 치아를 압하시킬 수 있는 양의 한계가 있으나15, 한계치까지의 압하가 선행된다면 이후의 치관 삭제량을 최소화할 수 있다는 장점이 있다. 다만, 3차원적 방사선 영상을 확인하지 않은 상태에서 미니 스크류를 식립할 경우 치근에 손상을 입힐 수 있고, 미니 스크류의 직경이 가늘어 식립 또는 제거 도중 파절될 수 있으므로, 주의를 기울여야 한다38. 또한 환자가 치료를 빠른 시일 내에 종결하고 싶어하는 경우, 교정적 이동에 필요한 시간으로 인해 전체 치료 기간의 증가가 수반될 수 있어 문제가 될 수 있고, 치주 질환이 해소되지 않은 상태에서의 치아의 압하는 치주 염증원이 골내로 이동하는 상황을 야기하여 교정 치료 후 골내낭이 발생할 수 있으므로, 교정 치료 전 치주 질환의 원인 요소들이 완전히 제거될 수 있도록 해야 한다39. 압하를 하려는 치아 치근단 주변에 치아 이동을 저해할수 있는 피질골 구조물(예: osteosclerosis, 상악동 저를 이루는 피질골층 등)이 존재하는 경우, 원하는 만큼의 이동이 어려울 수 있으므로, 교정 치료 전 방사선 영상을 통해 주변 해부학적 구조들을 면밀히 확인하는 것이 필요하다.
일반적으로 치아가 상실된 부위는 골흡수가 진행되어 잔존 치조골의 양이 부족한 경우가 많다. 이러한 경우에 보다 이상적인 위치에 임플란트를 식립하기 위해서는 골이식이 시행되어야 한다. 골소실 부위의 형태나 범위에 따라 이식재의 선택이 다양해지며 술식의 난이도 또한 차이가 크다. 자가골을 이용한 골이식술을 통해 증강된 부위에 식립한 임플란트에 대해 2-3년 이상 관찰한 후향적 연구 결과와 종설에 따르면, 자가골 이식 부위에서의 임플란트 식립은 매우 높은 장기적 예지성을 가질 수 있음을 확인할 수있다41,. 그러나 자가골은 채취 시 공여부위에 이차적인 결손을 유발하고 채취량이 제한적이면서 이식후 흡수가 다소 빠르다는 점이 단점으로 지적되며, 다소 광범위한 수술로 인해 환자의 술후 불편감이 증가한다는 점도 문제점들 중 하나이다. 이식부의 과도한 흡수를 방지하고 부족한 채취량을 보완하기 위해, 동종골, 이종골 혹은 합성골과 같은 골대체 재료를 이용하거나 이들 재료를 자가골과 함께 이용하는 방식이 소개되어 왔다42. 최근 Park 등이 발표한 후향적 연구 결과에 따르면 사용한 골이식재의 종류와 관계 없이 골유도재생술을 통해 증강시킨 부위에 식립한 임플란트의 생존률과 증강된 치조제의 높이 유지가 장기적으로 양호한 것으로 보고되었고, 증강된 높이는 평균적으로 약 4-5 mm로 확인되었는데 이는 기존 연구자들이 보고한 결과와 유사하였다 26 . 골유도재생술 시 차단막을 사용할 때에는 상부 연조직의 폐쇄가 적절히 이뤄지지 않을 경우 이식재가 노출될 위험을 고려해야 하며, 이에 따른 합병증 발생 또한 염두해야 한다. 노출이 반드시 골유도재생술의 실패를 의미하는 것은 아니지만, 노출되었을 경우에는 노출되지 않은 경우에 비해 신생골의 양과 질이 저하될 가능성이 높은 것으로 보고된다. 특히 치유 과정 중 연조직 열개로 인한 수술 결과의 예지성이 저하되는 상황은, titanium mesh 또는 expanded polytetrafluoroethylene(ePTFE)와 같은 비흡수성 차단막을 이용하였을 경우 더 흔히 관찰된다. 이에 반해 콜라겐을 주 성분으로 한 흡수성 차단막은, 비흡수성 차단막에 비해 생적합성이 우수하여 연조직 열개의 발생이 상대적으로 더 적은 것으로 보고되고, 연조직 열개로 인해 차단막이 노출된다 하더라도 빠른 이차 치유에 의해 이식재 상부가 다시 온전히 피개될 수 있어, 최근 임상에서의 이용이 증가하고 있다. 다만, 흡수성 차단막은 기계적 견고성이 비흡수성 차단막에 비해 부족하므로, 필요 시 핀과 스크류와 같은 부가적인 고정 재료를 이용함으로써 신생골 재생을 위한 공간을 적절히 확보해야 한다43,44.
대합치의 정출로 인해 분절골 절단술을 시행할 때에는 골편의 정확한 이동과 견고한 고정이 필요하다. 이를 위해서 외과용 스텐트를 장착하여 골편의 안정성을 극대화시켜야 한다. 또한 골절편에 포함되는 치아의 길이를 숙지하고 치근단측에서 최소 5 mm 이상의 간격을 두어야 치근손상을 방지할 수 있다. 분절골편의 괴사를 방지하기 위해서는 연조직 피판의 박리를 최소화하고 주요 혈관들의 손상을 피함으로써 혈행이 잘 유지되도록 하는 것이 중요하다32. 분절골 절단술은 다른 외과적 술식에 비해 더침습적이고, 정출된 치아의 치주적 또는 보존적 예후가 불분명할 경우 분절골 절단술 후 오히려 치아의 예후가 더 불량해지는 경우가 발생할 수 있으므로, 대합치의 정출이 심하지 않거나 정출된 치아의 예후가 양호하지 않을 경우 임플란트 식립 시 치조정을 적절한 높이로 다듬는 방식으로 간단히 교합 고경을 정상화 시키거나45 , 보철적 또는 교정적 방법을 통해 교합 고경을 증가시키는 것을 고려해야 한다.
보철적 방법을 통해 교합 고경을 회복하는 것은 치료 기간을 단축시킬 수 있다는 측면에서는 가장 효과적인 방법이지만, 어떤 방식의 치료도 자연 치질의 삭제가 수반될 수 밖에 없다는 단점이 있다. 대합치 교합면 삭제를 통한 방법의 경우, 삭제량이 증가하면 치수 상방의 법랑질과 상아질 두께의 감소가 나타나게 되어 지각 과민 증상을 유발할 수 있고, 이러한 경우 근관 치료를 동반한 보철 수복이 필요하게 되어 환자의 진료비 지출 및 치료 기간의 증가로 이어질 수 있다36. 생활치 보철 수복의 경우 보철물 하방 이차 우식의 발생 가능성이 있고, 근관 치료 후 실활치 보철 수복을 시행할 경우 교합 고경 회복의 목적으로 치아의 생활력을 상실시킨다는 문제점이 있다. 또한 정출된 치아는 임상적으로 짧아진 치근을 가지게 되어, 치관-치근 비율(crown-root ratio)의 증가를 야기하는데, 보철적 방법은 짧아진 치근 길이의 회복에는 기여를 하지 못한다46. 그러나 아무리 교정적 방법과 외과적 수술이 자연 치질의 삭제를 동반하지 않는 치료라는 측면에서 보철적 방법에 비해 유리하더라도, 정출의 정도가 심하지 않거나 대합치의 우식, 균열 또는 파절이 관찰되어 치질의 삭제가 반드시 필요한 상황이라면, 보철적 방법이 교정적 또는 수술적 방법에 비해 더 나은 선택이 될 것이다. 또한 환자의 전신적 건강 상태가 침습적인 수술을 견뎌낼 수 없는 상황이거나, 환자가 교정적 치아 이동을 기다릴 만큼의 시간적 여유가 없는 경우에도 보철적 방법이 선택되어야 할 것이다.
지금까지 언급한 방법들을 통해 교합 고경을 이상적인 높이로 회복하지 않을 경우, 주어진 고경내에서 임플란트 식립 후 보철 치료를 진행해야만 한다. 본 연구진의 앞서 발표한 종설에 따르면, 교합 고경이 부족할 때, 시멘트 유지형으로 보철 치료를 진행할 경우 최소한 6 mm 이상의 교합 고경만 확보되면 되고, 나사 유지형 보철 치료의 경우 1.5 mm 이상의 교합 고경만 확보가 된다면 Straumann 사의 internal connection type bone level implant를 식립 후 UCLA type의 abutment를 이용할 수 있으나, 충분하지 않은 보철물 높이로 인해 나사 풀림 현상이 자주 나타날 수 있다고 하였다10. 과도한 교합 고경이 관찰될 때 이를 회복하지 않은 채 임플란트 치료를 진행할 경우, 긴 상부 보철물이 형성되고 이는 치관-임플란트 비율(crown-implant ratio)을 크게 만드는 결과를 초래한다. 기존 연구들에 따르면 치관-임플란트 비율의 증가가 변연골 소실의 증가와 밀접한 상관 관계를 가지지 않는 것으로 보고되 었다47. 다만, 치관-임플란트 비율과 관계 없이, 교합 고경의 증가 자체가 임플란트 주위 조직으로의 효율적인 교합압 분산에 영향을 주어 임플란트 생존율을 감소시킨다는 결과들도 보고된 바 있다48,49. 과도한 교합 고경 내에서 제작된 보철물은 치관-연조직 경계 높이가 인접한 치아의 법랑-백악 경계 높이와 큰 차이를 보일 수 있는데, 이는 환자 스스로 위생 관리를 하는 데에 어려움을 줄 수 있고, 임플란트 주위 변연골 흡수의 가능성을 증가시킬 수 있다50.
비이상적인 교합 고경을 구강 내에서 마주하였을 때, 주어진 환경 내에서 보철물을 가능한 한 짧거나긴 형태로 제작하게 되면, 부가적인 술식이 진행됨으로 인한 수고를 덜 수는 있으나, 이후에 환자가 겪게될 불편감과 이를 해결해주기 위한 술자의 수고가 더 심해질 수 있을 것이다. 술식이 추가됨으로 인해 치료기간이 다소 길어지고, 치료 비용 역시 증가한다는 단점이 있으나, 이상적인 형태의 보철물을 제작할 수 있음으로 인해 환자와 술자 모두 유지 관리 측면에서 얻는 이로움이 있다면, 교합 고경을 이상적인 상태로 회복시키는 처치는 임플란트 식립과 더불어 반드시 시행되어야 할 것이다. 본 종설에서 정리한 교정적, 수술적, 보철적 방법은 각각 장단점과 적응증 및 금기증이 있으므로, 이를 정확히 숙지하여 환자의 상태를 면밀히 파악한 후 적절한 처치 방식을 결정하는 것이 중요하다. 본 종설이 임상가들이 대합치 정출 상황을 대처하는 데에 조금이나마 도움을 줄 수 있기를 기대한다. 아울러, 계속적인 연구를 통해 환자의 불편감을 덜고 술자의 편의성을 증진시키는 치료 방법에 대한 연구가 더진행되어야 할 것이다.